COVID prolongado:
Entidad compleja e impredecible

María L. Santaella, MD, FAAAAI
Inmunología Clínica
Definiciones
La recuperación usual de una persona que se ha infectado con el SARS-CoV-2 y desarrolla un cuadro clínico leve ocurre de 7-10 días tras el inicio de los síntomas, y de 3-6 semanas luego de un episodio severo o crítico. Sin embargo, algunas personas, en ambos grupos e independientemente de su edad y de la severidad de la infección original, pueden continuar presentando efectos secundarios a largo plazo y mostrar después cuadros clínicos denominados “COVID prolongado” o “Condiciones post-COVID”.
Esta nomenclatura surgió desde mayo de 2020, cuando en la comunidad científica, así como en los medios de comunicación, se comenzó a mencionar la persistencia de síntomas en algunos pacientes que habían tenido una infección con el SARS-CoV-2 con términos como: COVID prolongado (“long COVID”), “long-haul COVID”, “post-acute COVID-19”, “post-acute sequelae of COVID-19” (PASC) y “chronic COVID”.
Aunque inicialmente el enfoque principal fue en los síntomas respiratorios, se fueron identificando efectos secundarios asociados a la infección original y múltiples problemas de salud con una duración que podía extenderse por semanas, meses o años, así como alteraciones en distintos sistemas/órganos, tal como cardiovascular, neuropsiquiátrico, gastrointestinal, hepatobiliar, músculoesquelético así como fenómenos tromboembólicos, entre otros.
En una revisión actualizada de este tema, los CDC han definido el COVID prolongado (CP) como la persistencia de por lo menos un síntoma 4 semanas postinfección. La OMS/WHO, por otro lado, considera que el CP es una “Condición post-COVID”, que ocurre en personas con historial probable o confirmado de infección con SARS-CoV-2 usualmente después de 3 meses del inicio de los síntomas, que se extiende por lo menos durante 2 meses y que no puede explicarse por un diagnóstico alterno. Las definiciones anteriores han sido criticadas debido a que únicamente consideran síntomas, ignorando condiciones que pueden surgir luego de la infección, tales como diabetes, enfermedad cardiaca y enfermedad renal, entre otras.
Algunos investigadores proponen una definición de este proceso en base al tiempo de aparición y de resolución de los síntomas, y a la naturaleza de los mismos.3,4 Ellos definen el COVID prolongado como la presencia de cualquier síntoma post-COVID luego de sobrepasada la infección aguda por el SARS-CoV-2, que consiste de 2 fases:
- Fase 1: secuela post infección aguda o post-COVID agudo (de 5-12 semanas post inicio de los síntomas); y
- Fase 2: post-COVID crónico (12 semanas o más tras la infección).
Estas fases representan estadios de la condición fluctuante que puede presentarse tras la infección aguda (Figura 1).
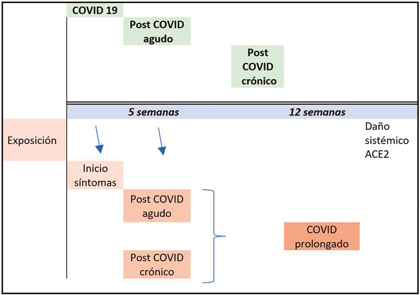
La nomenclatura del CP se complica aún más cuando se considera el factor de identificación viral. La mayoría de los casos estudiados con esta entidad tienen una prueba de PCR negativa, por lo cual algunos investigadores definen la entidad como la presencia de síntomas a partir de la recuperación microbiológica y la recuperación clínica total inicial. El problema con esta definición es que las personas asintomáticas, que no se hacen pruebas para la detección del virus, quedan sin confirmación de infección por el SARS-CoV-2. Se añade, además, que basarse en la detección de anticuerpos no es enteramente confiable, ya que la respuesta de anticuerpos a la infección natural es variable y disminuye con el tiempo. En base a lo anterior, se ha propuesto –en particular los CDC– el término “Condición post-COVID” como una alternativa más apropiada para los síntomas y condiciones que persisten o aparecen luego del tiempo usual de recuperación de una infección con SARS-CoV-2.
Frecuencia y factores de riesgo
La descripción de esta entidad en la literatura médico-científica ha sido variable debido a diferencias en la metodología de los distintos estudios efectuados. Se reporta en cerca de un 20-40% de los casos tratados ambulatoriamente post-COVID y en alrededor de un 80% de los hospitalizados. En personas mayores de 65 años, se ha indicado que 1 de cada 4 desarrollará COVID prolongado postinfección.12
Entre los factores de riesgo para desarrollar la condición se mencionan: género (más común en mujeres), presencia de más de 5 síntomas en la etapa aguda, haber estado hospitalizado, severidad/ complicaciones en la infección aguda, pertenecer a ciertos grupos raciales o minoritarios y la presencia de comorbilidades como obesidad y discapacidad.
Fisiopatología
La dilucidación de los mecanismos fisiopatológicos que predisponen a que una persona pueda desarrollar COVID prolongado o una “Condición Post-COVID” está aún bajo investigación. Se han adelantado las siguientes hipótesis para la persistencia y/o aparición de síntomas luego de 4 semanas postinfección: resultado de daño a órganos por el virus en sí, persistencia del virus en el cuerpo, inflamación crónica, efecto de la respuesta inmunitaria por la generación de autoanticuerpos, efectos de complicaciones relacionadas con la infección o comorbilidades. Mencionamos brevemente alguna evidencia para las anteriores.
La hipótesis de daño a órganos por el virus en sí se fortalece cuando se estudia el efecto del virus en el sistema nervioso central mediante autopsias. Siendo altamente neurotrópico, el SARS-CoV-2, causa daño directo a las neuronas. Debido a que las neuronas se regeneran muy rara vez, el daño a regiones del cerebro durante la infección aguda puede perpetuarse, sobre todo en áreas como el tallo cerebral, que tiene una alta expresión de receptores tipo ACE2.
Sobre la persistencia del virus en el cuerpo, se ha reportado la presencia de pedazos del RNA del SARS-CoV-2 en las heces fecales de pacientes con síntomas gastrointestinales hasta 7 meses después del episodio agudo de COVID-19.
Se sugiere que la presencia de síntomas a partir de las 12 semanas se atribuye al daño tisular en distintos órganos, mediado por la interacción del receptor ACE-2 (enzima convertidora de angiotensina 2) con el SARS-CoV-2.4 El virus se enlaza a este receptor a través de las proteínas de sus picos (“spike proteins”). El receptor ACE-2 se encuentra en las células endoteliales de venas y arterias por todo el cuerpo, y se expresa en células de pulmón, corazón, riñón, hígado, sistema gastrointestinal y cerebro.
Varios estudios en personas con CP señalan la presencia de niveles elevados de marcadores inflamatorios (citoquinas), lo cual favorece la persistencia de inflamación crónica como factor contribuyente al CP. La inflamación es una respuesta biológica importante inducida contra agentes como virus y bacterias. La respuesta se inicia con la producción de citoquinas que actúan, a su vez, en receptores de las membranas celulares. Este efecto en los receptores inicia una cascada inflamatoria para proteger al huésped del invasor. El proceso debe apagarse tan pronto el estímulo extraño se ha removido. Si se perpetúa el proceso inflamatorio, entonces pueden estimularse otras células, alterando sus funciones normales. Finalmente, se termina con daño tisular y/o fenómenos de autoinmunidad mediante la producción de autoanticuerpos.
En un estudio importante en pacientes con CP, pacientes recuperados de COVID, pacientes infectados por otros coronavirus y controles, luego de 8 meses, los casos de CP demostraron permanecer con niveles elevados de citoquinas proinflamatorias, específicamente interferón beta, interferón alfa 2/3 e interleucina 6,10 marcadores que estuvieron presentes en el 94% de los casos con CP y ausentes o en cantidades insignificantes en los otros grupos estudiados. Esto promete ser de valor para entender la fisiopatología del CP, aunque la investigación se realizó en un número limitado de casos/grupo.
La contribución, si alguna, de la autoinmunidad en CP aún no se ha establecido. Varios estudios reportan mayor frecuencia de autoanticuerpos contra proteínas inmuno-moduladoras en personas con COVID severo y CP –citocinas, quimiocinas, complemento y proteínas de superficie–, además de otros como antifosfolípidos. Un estudio reciente de pacientes con síntomas neurocognitivos seguidos hasta un año después de la infección demostró títulos significativos de ANA (mayor o igual a 1:160) en el 43.6% de los casos tras 12 meses del inicio de la sintomatología del COVID-19. Sin embargo, no hubo diferencia significativa en los niveles de anticuerpos contra el SARS-CoV-2 entre este grupo y los asintomáticos tras el COVID-19. Entre las limitaciones de este estudio, están el tamaño de la muestra y el no tener el perfil de anticuerpos de la población estudiada pre infección.
Manifestaciones clínicas
El COVID prolongado no se manifiesta de la misma forma en todas las personas.4 A partir de definiciones vigentes (CDC), puede identificarse por un síntoma o comprender síntomas combinados en diferentes órganos/sistemas en distintos momentos. Puede finalmente terminar en una condición de discapacidad.
En un análisis de 18 publicaciones de diferentes países, se reporta la siguiente frecuencia de síntomas en casos de CP: fatiga/debilidad (28%), disnea (18%), artralgias y mialgias (26%), depresión (23%), ansiedad (22%), pérdida de memoria (19%), dificultad en la concentración (18%) e insomnio (19%).6
Dos observaciones importantes sobre las manifestaciones clínicas del CP:
- En algunos casos, se reporta reactivación del virus Epstein-Barr durante la infección con SARS-CoV-2, lo cual puede contribuir a síntomas parecidos a los del COVID; y
- Los síntomas de cansancio, fatiga y molestias musculoesqueléticas pueden confundirse con las condiciones de salud de personas geriátricas.
Recientemente se ha sugerido que la presentación del COVID prolongado puede estar relacionada con la variante de la infección inicial. Estos autores han informado que, en los infectados por la variante alfa, predominan los síntomas músculoesqueléticas y los neurológicos. Este análisis no se ha efectuado con las variantes Ómicron, hasta la fecha de este escrito.9

Evaluación y tratamiento
Un historial clínico detallado y un examen físico completo son indispensables para el diagnóstico del CP. Es importante obtener el dato de la situación de vacunación, así como el tiempo desde la última dosis. En general, se hace una evaluación dirigida a los síntomas/signos que presenta la persona. Las condiciones subyacentes –diabetes, hipertensión, inmunosupresión por condición previa, etc.– deben atenderse con igual importancia.
Las condiciones presentadas se tratan con los medicamentos/procedimientos convencionales. Hay estudios en proceso para intentar detener el progreso del CP utilizando agentes antiinflamatorios, anticoagulantes y antifibróticos. El tratamiento del CP requiere un enfoque multidisciplinario, que debe incluir: evaluación por especialistas, tratamiento sintomático, atención a los problemas médicos subyacentes, fisioterapia, terapia ocupacional y asistencia psicológica, entre otros. La frecuencia del seguimiento debe individualizarse de acuerdo al perfil clínico.
En septiembre de 2021, los Institutos Nacionales de Salud (NIH) asignaron 400 millones de dólares para la iniciativa RECOVER, cuyo propósito es estudiar las causas de los síntomas del CP y buscar tratamientos efectivos.
Es de interés mencionar que, con fecha de julio de 2021, el COVID prolongado puede ser considerado como una causa de discapacidad bajo el “American with Disabilities Act” (ADA).
Conclusión
Entender el COVID prolongado ha sido un reto tanto para médicos clínicos como para investigadores, debido a que se trata de una entidad heterogénea e impredecible. Un obstáculo mayor ha sido la metodología de los estudios. Algunos se basan en la experiencia de síntomas reportados por pacientes; otros obtienen la información de expedientes médicos o bancos de datos. Hay investigadores que solamente examinan los casos hospitalizados o los no hospitalizados y, en la mayoría de los casos, no se considera el factor de vacunación. Estas variaciones en la población estudiada alteran las conclusiones.
Persisten diferencias en los criterios de inclusión –síntomas, condiciones médicas y duración– utilizados para definir la población de CP a ser estudiada.
Finalmente, con la identificación de algunas variantes, las reinfecciones por SARS-CoV-2 han ido en aumento. Este factor complica aún más el análisis de cómo se desarrolla el COVID prolongado, ya que cada infección tiene el potencial de reiniciar el proceso inflamatorio en el huésped.
Referencias
- Long COVID or Post-Covid Condition. CDC-COVID-19. 2022.
- WHO Post COVID-19 condition (long COVID) Definition. 2021.
- Fernández-de-las Peñas. Long COVID: current definition. Infection 2022; 50(1): 285.
- Yan Z, Yang M, Chin-Lung Lai. Long COVID Syndrome: a comprehensive review of its effect on various organ systems and recommendation on rehabilitation plans. Biomedicines 2021, Aug 9(8): 966.
- Raveedran AV, Jayadevan R, Sashidharan S. Long COVID: an overview. Diabetes Metab. Syndr. 2021; Ma-June 15(3): 869.
- Han Q, Zheng B, Daines L, vSheikh A. Long-term sequelae of COVID-19: a systematic review and meta-analysis of one year follow-up studies on post-COVID symptoms. Pathogens 2022; Feb. 11(2):269.
- Kiss A. Inflammation in focus: the beginning and the end. Pathol Oncol Res 2021; 27: 1610136.
- Natarajan A, Zlitni S, Brooks EF. Gastrointestinal symptoms and fecal shedding of SARS-CoV-2 RNA suggest prolonged gastrointestinal infection. Clinical Advances. June 10, 2022; 3(6): P371.
- Spinicci M. Different SARS-CoV-2 variants may give rise to different long COVID symptoms. Proceed Europ Soc Clin Microbiol and Infectious Diseases. 24 March 2022.
- Phetsouphanh C, Darley, D, Wilson D, et al. Immunological dysfunction persists for 8 months following initial mild-to-moderate SARS-CoV-2 infection. Nat Immunol 2022; Feb 23(2): 210.
- SeeBle J, Waterboer T, Hippchen T, et al. Persistent symptoms in adult patients 1 year after coronavirus disease (COVID-19): a prospective cohort study. Clin Infect Dis 2022; Apr 9; 74(7): 1191.
- Morbidity and Mortality Weekly Report. CDC. 05/27/2022.








