Enfermedad de Crohn:
Algunos aspectos básicos
Especial para Galenus – Revista para los médicos de Puerto Rico
Adaptado de NIH, CDC y American Gastroenterological Association
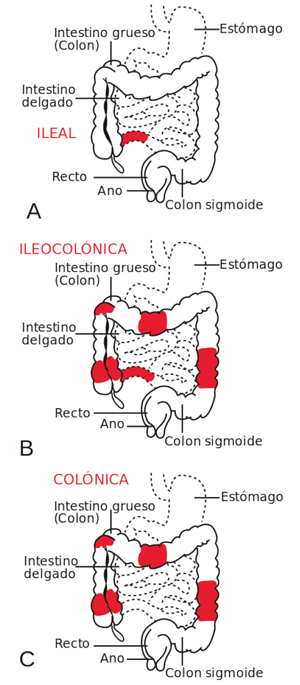
La enfermedad de Crohn (EC) es un tipo de patología inflamatoria crónica del intestino. Debe su nombre al gastroenterólogo Burrill Bernard Crohn, quien la describió, en 1932, en Nueva York. Suele comprometer con más frecuencia al intestino delgado y el comienzo del intestino grueso, pero puede afectar cualquier parte del tubo digestivo, desde la boca hasta el ano. Su evolución suele ser lenta, sobre todo al principio, y con el tiempo puede empeorar, pudiendo haber periodos de remisión de tiempo indeterminado.
Epidemiología y factores de riesgo
Se estima que en los Estados Unidos hay más de medio millón de personas afectadas por la EC. Los estudios muestran que, con el tiempo, esta enfermedad se ha vuelto más frecuente sin haberse determinado aún su causa. Es más frecuente en personas de 20 a 29 años, que tienen algún familiar cercano con enfermedad inflamatoria intestinal y/o que fuman cigarrillos. Afecta por igual a hombres y a mujeres.
Complicaciones y problemas clínicos
Las complicaciones frecuentes de la EC incluyen:
- Engrosamiento de las paredes intestinales, que puede llevar por estrechamiento a una obstrucción intestinal. Esto puede producir un bloqueo parcial o completo del movimiento de los alimentos o de las heces a nivel intestinal;
- Deterioro de las paredes intestinales, que puede llevar a fístulas que podrían infectarse, o a abscesos, además de fisuras a nivel anal, o causar úlceras en cualquier parte del tubo digestivo; y
- Deterioro del estado general debido a la nutrición deficiente o, por extensión, a la inflamación de otras partes del cuerpo (articulaciones, piel u ojos).
Consecuencias
La enfermedad de Crohn en el intestino grueso puede aumentar la probabilidad de desarrollar cáncer de colon. Este riesgo puede disminuir cuando hay un tratamiento exitoso y la enfermedad permanece en remisión. Igualmente, las pruebas de detección temprana de cáncer de colon pueden servir para mejorar las opciones de curación.
Síntomas de la enfermedad de Crohn (EC)
Los síntomas de la EC pueden variar de acuerdo a la ubicación y a la gravedad de la inflamación, siendo los más comunes la diarrea, los cólicos y el dolor abdominal, así como la pérdida de peso y del apetito. Además, puede haber anemia, cansancio, náuseas, fiebre, malestar articular, sensibilidad de la piel, enrojecimiento o dolor en los ojos debajo de la piel. Si bien el estrés –incluyendo el causado por esta enfermedad– y algunos alimentos no producen la EC, se sugiere que sí pueden empeorar los síntomas que, en la mayoría de los pacientes, aparecen y desaparecen y suelen mejorar con el tratamiento.
Etiología
Si bien no se conoce aún con precisión su causa, hay varios factores que podrían jugar un rol en la EC:
- Factor autoinmunitario: se postula que las bacterias en el tubo digestivo pueden desencadenar una reacción equivocada del sistema inmunitario y, así, llevar a una inflamación y generar síntomas de EC;
- Factor genético: estudios han demostrado que si los padres o hermanos tienen la EC, puede haber mayor probabilidad de desarrollar la enfermedad (se han detectado varios genes relacionados con la EC);
- Fumar puede duplicar el riesgo de desarrollar EC; y
- El uso de antiinflamatorios no esteroideos (AINE, como aspirina o ibuprofeno), de antibióticos, de anticonceptivos, así como una alimentación rica en grasas, podría aumentar en forma ligera la posibilidad de desarrollar EC.
Diagnóstico de la enfermedad de crohn
Además de la evaluación clínica y del examen físico, se pueden hacer pruebas de laboratorio (sangre y heces), exámenes endoscópicos intestinales (colonoscopía y/o esofagogastroduodenoscopia), pruebas radiográficas y, en especial, tomografía computarizada, en la que se puede definir un engrosamiento de paredes intestinales.

Opciones terapéuticas
El tratamiento se define según cada caso y según los síntomas. Aunque no hay ninguna medicina que cure la EC, algunas pueden disminuir los síntomas. Así, hay la opción de usar aminosalicilatos en casos recién diagnosticados o con síntomas leves, y corticoesteroides en casos moderados a severos.
Los inmunomoduladores pueden reducir la actividad del sistema inmunitario, dando como resultado menos inflamación en el tubo digestivo. Su efecto no es inmediato y puede tomar semanas; se debe estar atento a posibles efectos secundarios.
Además, hay terapias biológicas aprobadas y otras en investigación. Estas suelen estar dirigidas a las proteínas producidas por el sistema inmunitario ya que, al neutralizarlas, se disminuye la inflamación intestinal. Entre estas, figuran: adalimumab, certolizumab, inflximab, infliximab-dyyb, natalizumab, ustekinumab, y vedolizumab. Estos tratamientos requieren atención especial a los efectos secundarios, a las reacciones tóxicas y a la posibilidad de desarrollar infecciones como la tuberculosis.
Además, hay otras medicinas que pueden aliviar síntomas o complicaciones de la EC, debiendo evitarse el ibuprofeno, el naproxeno o la aspirina, ya que pueden empeorar los síntomas. En algunos casos complejos o graves, el reposo intestinal durante varios días o semanas puede ser una opción. En estos, se puede optar por tomar nutrientes en bebidas líquidas orales o recurrir a alimentación parenteral. A pesar de los avances en los medicamentos, hay casos que requieren una cirugía, en especial para tratar fístulas, obstrucciones intestinales, sangrado que ponga en riesgo la vida, entre otros.
También se pueden considerar recomendaciones respecto a la alimentación y a la nutrición. Sin embargo, en principio, no hay aún medicamentos ni procedimientos que puedan curar la EC. Las opciones disponibles buscan disminuir los síntomas, mantener la remisión en la medida de lo posible y prevenir las recaídas.
Referencias
- Molodecky NA, Soon IS, et al. Increasing incidence and prevalence of the inflammatory bowel diseases with time, based on systematic review. Gastroenterology. 2012;142(1):46–54.
- Burisch J, Munkholm P. Inflammatory bowel disease epidemiology. Current Opinion in Gastroenterology. 2013;29(4):357–362.
- Hendy P, Hart A. A review of Crohn’s disease. EMJ Gastroenterol. European Medical Group Ltd) 2013 (1): 116-123.
- Cosnes J. (2004). Tobacco and IBD. Best Practice & Research. Clinical Gastroenterology 18 (3): 481-496.
- Molodecky NA, Soon IS, et a. (2012). Increasing incidence and prevalence of the inflammatory bowel diseases with time, based on systematic review. Gastroenterology 142 (1): 46-54.
- Segal AW. (2019) Crohn’s disease as a manifestation of impaired innate immunity. J Internal Med 286 (4): 373-388.








