Resistencia a la insulina y depresión

Jorge De Jesús, MD, FACE
Endocrinólogo Clínico
Ex Presidente de la Sociedad Puertorriqueña
de Endocrinología y Diabetología
Diabetes y salud mental en Puerto Rico
La prevalencia de la diabetes mellitus tipo 2 en Puerto Rico es alta y sigue en ascenso. Esto se observa en forma paralela a la epidemia de obesidad en nuestra isla, que afecta tanto a los niños como a los adultos, así como a la población envejeciente.
También, en los últimos años se ha observado un significativo deterioro en la salud mental de nuestra población, principalmente después del huracán María. Las estadísticas demuestran un aumento significativo de los suicidios y del uso de medicamentos psicotrópicos, lo que de alguna manera refleja la situación del estado emocional de la población.
Sabemos que en los pacientes con diabetes mellitus tipo 2 el riesgo de desarrollar un cuadro depresivo se duplica en comparación con aquellos individuos que no sufren de esta condición. Por otro lado, entre un 40% y un 60 % de los pacientes con depresión (y sin diabetes) tiene anormalidades en la resistencia a la insulina y alteraciones en los mecanismos que regulan el metabolismo de la glucosa, por lo que se encuentran en una situación de mayor riesgo para desarrollar diabetes en un futuro.
En relación con esto, es importante definir que cuando hablamos de resistencia a la insulina nos referimos a la inhabilidad de la insulina para llevar a cabo los procesos metabólicos propios de esta hormona. Siempre debemos tener en cuenta aquellos órganos como el hígado, el tejido muscular y el tejido graso, entre otros –y sobre todo también debemos considerar el cerebro–, órganos que también se pueden ver afectados o sufrir transformaciones en su estructura y en su función como consecuencia de la resistencia a la insulina.
Es importante señalar que todavía no se ha podido definir con exactitud cuál es la relación entre ambas condiciones. Sin embargo, hay estudios publicados recientemente que pueden ayudarnos a entender estas relaciones y, de este modo, impactar de forma positiva el enfoque clínico en la población afectada.
El efecto de la resistencia a la insulina en el cerebro y en el desarrollo de la depresión
El hipocampo, el hipotálamo y la corteza cerebral son áreas importantes en la regulación de la actividad de la insulina a nivel de sistema nervioso central.
La evidencia científica sugiere que existen varios mecanismos moleculares que explican la relación entre la resistencia a la insulina y la depresión.
La resistencia a la insulina interrumpe los mecanismos dopaminérgicos relacionados con la obtención de placer, con la gratificación y con la motivación. En los pacientes con depresión y resistencia a la insulina se atenúa la capacidad del cerebro para enviar señales de saciedad y de sentir placer (anhedonia).
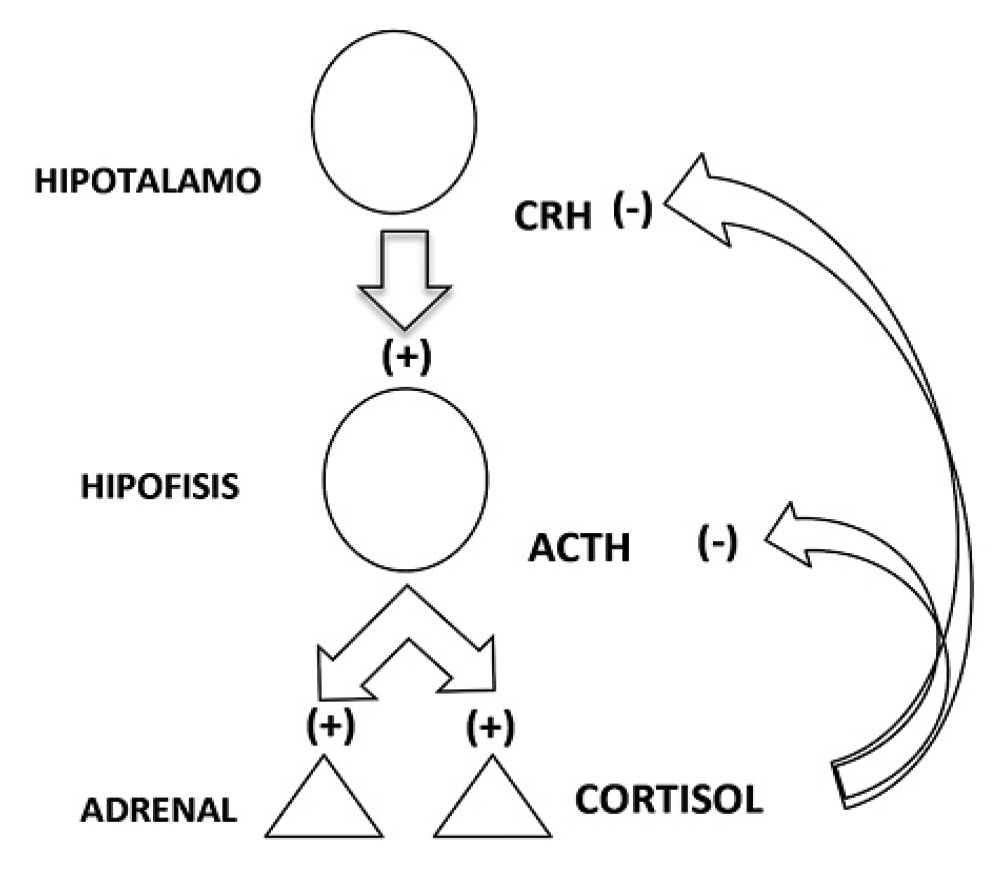
El eje hipotálamo-pituitario-adrenal (HPA)
La resistencia a la insulina causa alteraciones en el eje HPA, el cual es importante en el manejo de situaciones de estrés. Lo que se documenta es una respuesta alterada a la producción de cortisol que a su vez contribuye al desorden depresivo. Así se han podido documentar alteraciones en la conducta emocional, en la toma de decisiones y en los procesos del aprendizaje, de la memoria y de la concentración.
Por ello, es lógico concluir que si tratamos la resistencia a la insulina se debería poder mejorar el estado depresivo del paciente.
Investigación, tratamiento y diagnóstico
Recientemente se publicó un estudio realizado en pacientes bipolares que mostraban resistencia al tratamiento médico. Estos no eran diabéticos, pero se pudo determinar en ellos resistencia a la insulina. Al administrárseles tratamiento con metformina, se pudo normalizar la resistencia a la insulina y, consiguientemente, se observó en estos pacientes una mejoría significativa en los síntomas depresivos.
No hay duda de que toda esta evidencia se debe validar en forma científica, por lo que se vienen realizando estudios de investigación con otros agentes farmacológicos como liraglutide, rosiglitazona y pioglitazona, entre otros.
La estrecha relación entre depresión, resistencia a la insulina y diabetes tipo 2 enfatiza la importancia clínica de poder evaluar y considerar la posibilidad de una condición cuando la otra está presente.
Se sabe también que el paciente diabético tipo 2 con depresión tiene una mayor morbilidad y mortalidad, y que puede mejorar con tratamientos antidepresivos.
Los pacientes depresivos pueden mostrar alteraciones en algunos marcadores moleculares, que los pueden poner en riesgo de procesos inflamatorios:
- Niveles bajos de adiponectina;
- Elevación de proteína C reactiva; y
- Elevación de interleucina-6 y de TNF alfa, entre otros.
Todavía no hay ningún biomarcador que pueda ser exclusivo para diagnosticar al paciente con depresión. Por esta razón, el arte clínico es fundamental para poder detectar a los pacientes afectados.
Es importante señalar que muchos de estos pacientes podrían también beneficiarse de cambios en los estilos de vida, como en su dieta, en hacer ejercicios regularmente y en reducir su peso.
Comentario
Se continúan investigando las relaciones entre la depresión y los problemas relacionados con la resistencia a la insulina y la diabetes. Los resultados actuales muestran la importancia de un enfoque holístico y multifactorial para el manejo de estos problemas.
Es importante individualizar la comunicación con cada paciente y prestar mucha atención a los detalles del historial clínico, ya que allí puede estar la clave para el manejo de muchos problemas relacionados con la depresión y la resistencia de insulina.
Referencias
- Pearson S, Schmidt M, Patton G, Dwyer T, Blizzard L, Otahal P, Venn A. Depression and Insulin Resistance. Cross-sectional associations in young adults. Diabetes Care 2010 May; 33(5): 1128-1133.
- Fran Lowry. Lowry F. ‘Remarkable’ Response to Diabetes Drug in Resistant Bipolar Depression. American Society of Clinical Psychopharmacology (ASCP), June 2021: Abstract 3002792.
- Badescu SV, Tataru C, Kobylinska L, et al. The association between diabetes mellitus and depression. J Med Life. 2016;9(2):120-125.
- Hamer JA, Testani D, Mansur RB, Lee Y, Subramaniapillai M, McIntyre RS. Brain insulin resistance: Treatment target for cognitive impairment and anhedonia in depression. Experimental Neurol, 26 2019, 315:1-8.
- Elamoshy R, Bird Y, Rhorpe L, Moraros J. Risk of depression and suicidality among diabetic patients: a systematic review and analysis. J Clin Med. 2018;7(11):445.
- Lyra E Silva NM, Lam MP, Soares CN, Munoz DP, Milev R, De Felice FG. Insulin Resistance as a Shared Pathogenic Mechanism Between Depression and Type 2 Diabetes. Front Psychiatry 2019; 10:57.
- Arnold SE, Arvanitakis Z, Macauley-Rambach SL, Koenig AM, Wang HY, Ahima RS, Craft S, Gandy S, Buettner C, Stoeckel LE, Holtzman DM, Nathan DM. Brain insulin resistance in type 2 diabetes and Alzheimer disease: concepts and conundrums. Nat Rev Neurol. 2018 Mar;14(3):168-181.
- Sripetchwandee J, Chattipakorn N, Chattipakorn SC. Links Between Obesity-Induced Brain Insulin Resistance, Brain Mitochondrial Dysfunction, and Dementia. Front Endocrinol. 2018; 9: 496.
- Kullmann S, Heni M, Hallschmid M, Fritsche A, Preissl H, Häring HU. Brain Insulin Resistance at the Crossroads of Metabolic and Cognitive Disorders in Humans. Physiol Rev. 2016 Oct;96(4):1169-1209.
- Chen HM, Yang YH, Chen KJ, Lee Y, McIntyre RS, Lu ML, Lee YC, Hsieh MC, Chen VCH. Antidepressants Reduced Risk of Mortality in Patients with Diabetes Mellitus: A Population-Based Cohort Study in Taiwan. J Clin Endocr Metab, Vol 104 (10), 2019. P: 4619–4625.








