Una visión breve a la evolución de la radiología pediátrica

Elsie Cintrón, MD, DABR, FCCP, FACR
Radióloga Pediátrica
Codirectora Departamento de Radiología Directora Secciones CT & MRI, San Jorge Children’s Hospitalelsie.cintron
@sanjorgechildrenshospital.com
A partir de 1972, con el desarrollo de la tomografía axial computarizada, ya no solo se diagnostica sobre sombras sino se cuenta con imágenes bi- y tridimensionales. Al principio, estas demoraban minutos en obtenerse; en la actualidad, en un segundo obtenemos centenas de ellas. Simultáneamente, se desarrollan las imágenes por ultrasonido, y a fines de los 1970, surgen las imágenes por resonancia magnética que amplían y mejoran las posibilidades diagnósticas, sobre todo en el campo funcional. Para facilitar los estudios en niños y para ganar su confianza y cooperación, se cuenta hoy con simuladores de resonancia magnética con sonido y video. También se dispone de sedación cada vez más segura.
Cambios radicales en las opciones
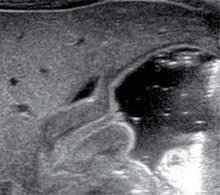
Imágen de estenosis pilórica por sonografía.
A continuación detallamos algunos cuadros clínicos en los que ha habido una evolución importante:
Estenosis pilórica y la sonografía
Antes se hacía el diagnóstico de estenosis pilórica en base al cuadro clínico (signo de la oliva) e historial. Luego usábamos la fluoroscopía. Hoy en día empleamos el estudio sonográfico, que es más accesible, rápido, confiable y sin radiación.
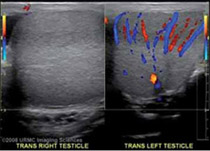
Torsión testicular
El diagnóstico de torsión testicular por medio de la clínica y medicina nuclear ha sido reemplazado por la sonografía doppler que es más rápida, certera, accesible, específica y sin radiación.
Torsión testicular con sonografía y color-flow doppler.
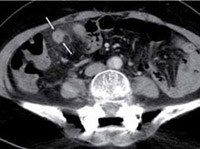
CT de un paciente con apendicitis.
Apendicitis
Con tan sólo solo el diagnóstico clínico de apendicitis se operaban cerca de 30% en forma innecesaria. Con la tomografía computarizada y la sonografía este 30% de falsos positivos ha disminuido dramáticamente.
Osteomielitis
Con MRI se logra una alta sensibilidad y especificidad en el diagnóstico temprano y preciso de osteomielitis, algo inimaginable con los estudios radiológicos clásicos.
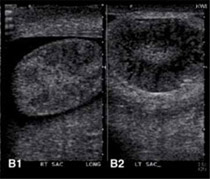
Neuroradiología y masas cerebrales
Con el empleo de CT y MRI podemos estudiar el sistema nervioso central con niveles de precisión que no podíamos imaginar hace algunas décadas.
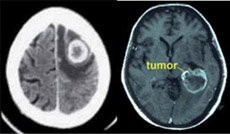
CT y MRI de masa cerebral.
Comentario
Tenemos la fortuna de contar con cambios casi “mágicos” desde el siglo XX para ver y explorar el interior del cuerpo humano y los procesos que allí ocurren. De acuerdo al progreso de la tecnología, surgirán opciones que tal vez aún no imaginamos.