Apnea del sueño:
Frecuente y potencialmente letal

Jesús R. Casal, MD
Neumólogo e Intensivista
Director de la Clínica de Desórdenes de Sueño, Hospital Auxilio Mutuo
Director de Unidad de Intensivo de Medicina, Hospital de Veteranos
Profesor Asociado Escuela de Medicina, RCM, UPR
El diagnóstico de este síndrome requiere que el paciente tenga por lo menos cinco eventos obstructivos (apnea o hipopnea) por hora asociados a síntomas clínicos significativos. Estos síntomas pueden incluir cansancio y somnolencia excesiva, falta de concentración, depresión, sueño inefectivo, impotencia, entre otros. Esto lleva a un deterioro de la calidad de vida y a mayor riesgo de hipertensión, morbilidad y mortalidad cardiaca (infartos, arritmias, fallo congestivo), problemas en el control de la diabetes y accidentes de tránsito o en el trabajo.
Diagnóstico
La apnea obstructiva de sueño es pobremente diagnosticada, tanto así que cerca del 80% de los afectados no han sido diagnosticados. Es nuestra responsabilidad como médicos –primarios o especialistas– mejorar su detección y tratamiento.
Múltiples estudios epidemiológicos han demostrado que hasta un 20% de las personas desarrollamos episodios de apnea aisladas durante la noche. Estos episodios de apnea son dos veces más frecuentes en los hombres y aumentan con la edad, con la obesidad y con la frecuencia e intensidad del ronquido.
Uno de los signos más sensitivos para la presencia de apnea obstructiva es el grosor del cuello (más de 17” en hombres, 16” en mujeres); otros signos y síntomas pueden ser pérdida de memoria, baja concentración, hiperactividad (en especial en niños), hipertensión, reflujo gastroesofágico, disfunción eréctil, amígdalas agrandadas, entre otros. Debemos considerar apnea obstructiva en todo paciente con infarto cardiaco, fallo congestivo, hipertensión pulmonar, síndrome metabólico o accidente cerebrovascular.
Patofisiología
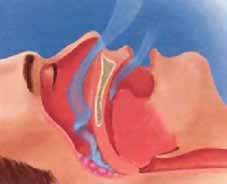
La patofisiología de OSA incluye el colapso del área retrolingual y/o retrofaringea con obstrucción o disminución al flujo de aire. Esta disminución puede generar un espectro de fenómenos que incluyen ronquidos, aumento de resistencia de vías aéreas superiores (upper airway resistance síndrome), hipopnea o apnea. La obstrucción al flujo de aire se da por un desbalance entre la presión negativa de la faringe en inspiración y el tono muscular que contrarresta este colapso. En la fase profunda del sueño (REM) se produce relajación muscular que redunda en obstrucción en los pacientes con propensión anatómica y/o muscular al colapso. Por esto las apneas e hipopneas se exacerban en REM, más aún cuando el paciente está en posición supina.
Clasificación
Los fenómenos de apnea e hipoapneas se contabilizan por hora originando el índice de apnea e hipopnea (AHI). Si las obstrucciones ocurren entre 5-14 veces por hora, esto se define como enfermedad leve; entre 15-30 es enfermedad moderada; y más de 30 enfermedad severa. La severidad de la condición se correlaciona con el desarrollo de complicaciones.
Polisomnografía
El método diagnóstico de elección es la polisomnografía (PSG), en la cual una serie de sensores monitoriza el sueño durante toda la noche en una clínica de sueño con la supervisión cercana de técnicos y médicos especialistas de sueño, entrenados y certificados apropiadamente.
El examen incluye el registro de varias variables neurofisiológicas que nos permiten conocer claramente la arquitectura y las etapas del sueño, evaluar las veces que se despiertan los pacientes e inscribir las variables ventilatorias que hacen posible la identificación de apneas e hipopneas y el cálculo el número de eventos respiratorios por hora de sueño, la caída de la saturación de oxígeno y el tiempo que permanece con saturaciones de oxígeno por debajo del 90%.
Además, es posible evaluar los eventos respiratorios en distintas posiciones, la presencia de arritmias y el movimiento de las extremidades inferiores, entre otros. El polisomnograma permite hacer diagnósticos como apnea central, apnea obstructiva o movimientos anormales y considerar opciones como narcolepsia, parasomnias, movimientos irregulares, etc.
Tratamiento
El tratamiento de OSA se enfoca a mantener las vías respiratorias abiertas de manera que la respiración no se detenga durante el sueño y el paciente deje de roncar y de desarrollar bajadas de oxígeno.
Se debe hacer cambios en el estilo de vida que alivien los síntomas de apnea del sueño como:
- Disminuir o evitar el alcohol y los sedantes a la hora de dormir ya que esto empeora los síntomas;
- Tratar de dormir de lado o boca abajo pues dormir boca arriba puede empeorar el ronquido y la apnea; y
- Bajar de peso. Esto puede disminuir el número de episodios de apnea durante la noche.
La presión positiva continua en las vías respiratorias (CPAP) se considera sin duda la primera línea de tratamiento y el tratamiento más efectivo en pacientes con enfermedad moderada y severa. Una supervisión y apoyo especializados en sueño suele ayudar contribuir a superar cualquier problema con el uso de la CPAP y ayudar a los pacientes a entender su enfermedad, los tratamientos disponibles y las diferentes alternativas de terapia individualizadas.
Algunos pacientes pueden necesitar dispositivos dentales insertados dentro de la boca en la noche para facilitar el flujo del aire o esto puede mejorarse a través de cirugía. La tonsilectomía puede curar la enfermedad en niños y mejorar su desempeño escolar significativamente.
Pronóstico
- Aumento de ansiedad y depresión;
- Pérdida de interés en el sexo; y
- Desempeño deficiente en el trabajo o la escuela. Además, pueden tener un aumento en:
- Accidentes automovilísticos (manejar con sueño);
- Accidentes industriales (dormirse en el trabajo; y
- Hipertensión, infartos cardiacos o cerebrales.
Comentario
La apnea de sueño es una enfermedad común y seria con grandes repercusiones para la salud de nuestros pacientes. Con tratamiento y seguimiento apropiados, los síntomas y problemas asociados se pueden corregir o mejorar en forma significativa, impactando no solo la calidad de vida sino también la longevidad de nuestros pacientes.
Referencias
- Epstein LJ, Kristo D, Strollo PJ Jr, et al. Clinical guideline for the -evaluation, management and long-term care of obstructive sleep apnea in adults. J Clin Sleep Med 2009; 5:263. -# Young T, Skatrud J, Peppard PE. Risk factors for obstructive sleep apnea in adults. JAMA 2004; 291:2013. -# Young T, Palta M, Dempsey J, et al. Burden of sleep apnea: rationale, design, and major findings of the Wisconsin Sleep Cohort study. WMJ 2009; 108:246. -# Kasai T, Bradley TD. Obstructive sleep apnea and heart failure.J Am Coll Cardiol. 2011;57:119-127. -# McArdle N, Singh B, Murphy M, et al. Continuous positive airway pressure titration for obstructive sleep apnoea: automatic versus manual titration. Thorax. 2010;65:606-611. -# Epstein LJ, Kristo D, Strollo PJ Jr., ea. Adult Obstructive Sleep Apnea Task Force of the American Academy of Sleep Medicine: clinical guideline for the evaluation, management, and long-term care of obstructive sleep apnea in adults. J Clin Sleep Med. 2009;5:263-276.























