SUPLEMENTO REUMATOLOGÍA
La vacunación para pacientes con enfermedades reumáticas

Reumatóloga de Adultos Board Certified en Medicina Interna y Reumatología Fellow of the American College of Rheumatology
Introducción
A través del tiempo, las vacunas se han utilizado para reducir la incidencia de infecciones causadas por patógenos virales y bacterianos. La inmunogenicidad y la seguridad de las vacunas pueden diferir en pacientes con enfermedades reumáticas (ER) en comparación con la población general. Por esto se han desarrollado esquemas de vacunación estandarizados para personas inmunocompetentes y/o pacientes inmunosuprimidos.1-3 Presentamos las guías de vacunación para los pacientes con ER, con las modificaciones en el calendario de vacunación o administración de su tratamiento inmunosupresor.
Aspectos generales
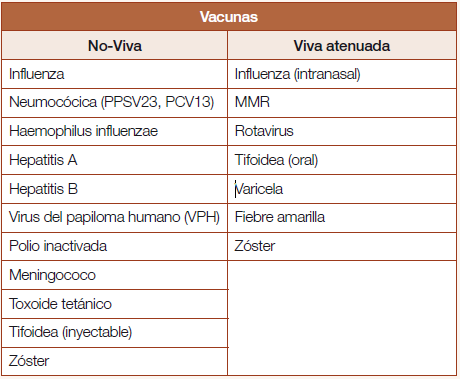
Los pacientes con ER que reciben medicamentos inmunosupresores tienen mayor riesgo de complicaciones serias relacionadas con las infecciones prevenibles mediante la vacunación.2 Al momento de inmunizarlos, se debe considerar el tipo de vacuna que será administrada, ya sea una vacuna viva o no viva. En general, las vacunas vivas atenuadas no deben usarse en pacientes que utilicen medicamentos inmunosupresores ya que, en teoría, pueden inducir la infección. Conocer el tipo de vacuna (Tabla 1) que será administrada y el medicamento inmunosupresor utilizado por el paciente es primordial para dirigir el uso correcto de las guías de toma de decisiones en cuanto a la suspensión temporera del medicamento inmunosupresor previo a la inmunización, y para la reanudación del tratamiento luego de la inmunización. Así se puede minimizar el riesgo de infección asociado a la vacunación e intentar establecer una respuesta inmune adecuada.
Las guías de vacunación para pacientes con ER establecidas por el Colegio Americano de Reumatología (ACR) de 2022 nos proporcionan recomendaciones basadas en evidencias sobre la inmunización para esta población.4 Sin embargo, se recomienda consultar las pautas de los Centros para el Control y Prevención de Enfermedades (CDC) al elegir una estrategia de vacunación específica, ya que pueden surgir cambios a medida que emerge una nueva evidencia científica.
vacunas no-vivas atenuadas
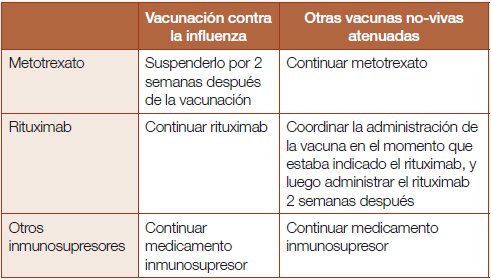
Manejo de medicamentos inmunosupresores al administrar vacunas no-vivas
En pacientes con ER, se recomienda la administración de vacunas no-vivas, independientemente de la actividad de la enfermedad del paciente (Tabla 2).
Los pacientes con ER a menudo expresan preocupación acerca de si la vacunación puede inducir una exacerbación de su enfermedad, pero la gran mayoría de los estudios no han mostrado evidencia de un aumento en la tasa de exacerbaciones con la administración de estas vacunas. La decisión de suspender el tratamiento inmunosupresor en el momento de la inmunización con vacunas no-vivas con el fin de maximizar la inmunogenicidad debe ser una decisión médica compartida entre el médico y el paciente, ya que suspender el medicamento podría estar asociado con una exacerbación de su enfermedad.
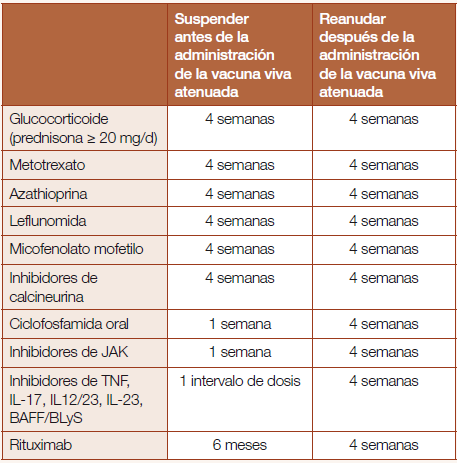
Manejo de medicamentos inmunosupresores al administrar vacunas vivas atenuadas
Para los pacientes con ER que usan algún medicamento inmunosupresor, se recomienda suspender el medicamento por un tiempo establecido para cada agente inmunosupresor antes de la inmunización y reanudar el tratamiento 4 semanas después de haber recibido una vacuna viva atenuada (Tabla 3). La determinación de suspender el tratamiento inmunosupresor en el momento de la inmunización con vacunas vivas atenuadas debe ser una decisión médica compartida entre el médico y el paciente, ya que suspender el medicamento podría estar asociado con una exacerbación de su enfermedad.
Manejo de medicamentos inmunosupresores al administrar vacunas contra el COVID-19 en pacientes con enfermedades reumáticas
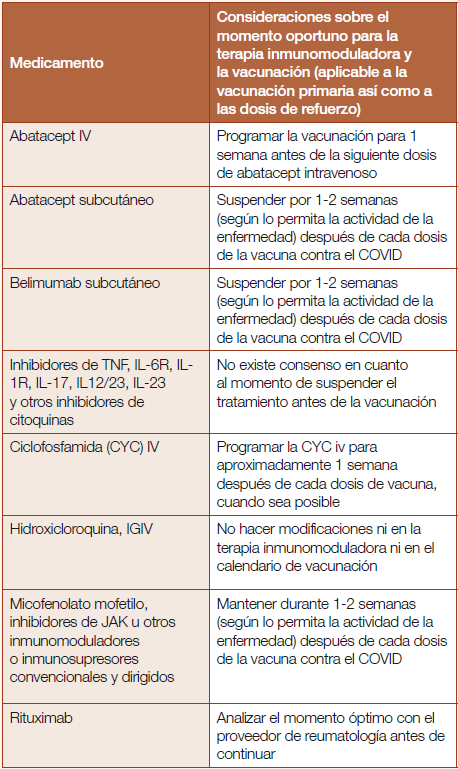
Los pacientes con ER también deben recibir inmunización contra el COVID-19. Por ende, el ACR desarrolló recomendaciones de vacunación para esta población (Tabla 4).6 Las modificaciones a los planes de tratamiento –particularmente en pacientes con ER complejason determinadas por factores como la actividad de la enfermedad, su cronicidad y los deseos del paciente. Por lo tanto, las decisiones deben ser individualizadas como parte de un proceso de toma de decisiones compartido entre el médico y el paciente.
Indicaciones de vacunas específicas en pacientes con enfermedad reumática que reciben inmunosupresión
Vacunación contra la influenza:
Se recomienda administrar la vacuna para pacientes con ER de 65 años o más y en pacientes con ER de 18 años a 65 años que están tomando medicamentos inmunosupresores. Se debe administrar dosis altas o con adyuvante de la vacuna contra la influenza. Sin embargo, si no hay disponibilidad de estos, se recomienda administrar la vacuna contra la influenza en dosis regulares.3-5
Vacunación contra el neumococo:
Se aconseja administrar esta vacuna en pacientes con ER de 65 años o más. Se recomienda una dosis única de PCV20 o una dosis de PCV15, seguida de una dosis de PPSV23 un año después. Sin embargo, el intervalo mínimo entre las vacunas PCV15 y PPSV23 puede ser de 8 semanas en pacientes inmunocomprometidos. Si se usa la PCV20, no está indicada la PPSV23.3-5
Para pacientes con ER entre 18 y 65 años que tomen medicamentos inmunosupresores y sin historial de vacunación, se recomienda una dosis única de PCV20 o una dosis de PCV15, seguida de una dosis de PPSV23 un año después. Sin embargo, el intervalo mínimo entre las vacunas PCV15 y PPSV23 puede ser de 8 semanas en pacientes inmunocomprometidos. Si se usa la PCV20, no está indicada la dosis de PPSV23.3-5
Vacunación contra el virus varicela-zóster recombinante (VZV):
Para pacientes con ER mayores de 18 años que tomen inmunosupresores, se recomienda la vacuna de varicela-zóster recombinante.3-5
Vacuna contra el virus de papiloma humano (VPH):
Se recomienda administrar la vacuna contra el VPH en todo paciente con ER entre 26 y 45 años que tomen medicamentos inmunosupresores.3-5
Comentario
El conocimiento de las estrategias de vacunación y de la administración de las vacunas en pacientes con ER es crucial. Estos deben ser vacunados y orientados sobre la importancia de la vacunación para mitigar el riesgo de complicaciones serias a causa de enfermedades prevenibles. La comunicación efectiva entre el médico y el paciente con ER es fundamental para el cumplimiento de una vacunación efectiva.
Referencias
- American College of Rheumatology. Rheumatic diseases in America: the problem, the impact, and the answers. 2012. URL: https://www. bu.edu/enact/files/2012/10/ACR_Whitepaper_SinglePg.pdf.
- Freedman MS, Bernstein H, Ault KA, et al. Recommended adult immunization schedule, United States, 2021. Ann Intern Med 2021; 174:374–84.
- Wodi A, Ault KA, Hunter P, et al. Advisory Committee on Immunization Practices recommended immunization schedule for children and adolescents aged 18 years or younger –United States, 2021. URL: https://www.cdc.gov/mmwr/volumes/70/wr/ mm7006a1.htm#contri bAff.
- Bass AR, Chakravarty E, Akl EA, et al. 2022 American College of Rheumatology Guideline for Vaccinations in Patients With Rheumatic and Musculoskeletal Diseases. Arthritis Care Res (H boken). 2023 Mar;75(3):449-464. doi: 10.1002/acr.25045. Epub 2023 Jan 4. PMID: 36597813; PMCID: PMC10291822.
- Centers for Disease Control and Prevention. Advisory Committee on Immunization Practices (ACIP) recommendations. URL: https:// www.cdc.gov/vaccines/acip/recommendations.html.
- Curtis JR, Johnson SR, Anthony DD, et al. American College of Rheumatology Guidance for COVID-19 Vaccination in Patients With Rheumatic and Musculoskeletal Diseases: Version 5. Arthritis Rheumatol. 2023 Jan;75(1):E1-E16. doi: 10.1002/art.42372. Epub 2022 Nov 8. PMID: 36345691; PMCID: PMC9878068.









