Hiperparatiroidismo
Aspectos funcionales en su diagnóstico

Efraín Rodríguez Vigil, MD, FACP FACE
Endocrinólogo
Práctica privada en Carolina, Puerto Rico
efrodrig@gmail.com
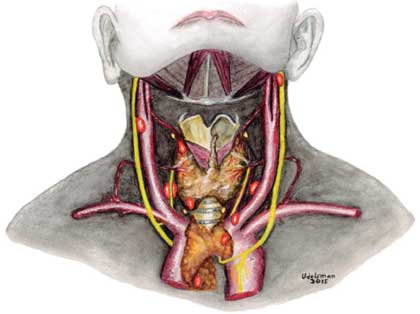
El hiperparatiroidismo es una condición endocrina en la cual las glándulas paratiroideas producen un exceso de hormona paratiroidea. Estas glándulas son cuatro y se encuentran en la parte posterior de la glándula tiroides, dos en sus polos superiores y dos en sus polos inferiores. Sin embargo, esto no siempre es así y podemos encontrar glándulas paratiroides en diferentes partes del cuello, llegando inclusive a encontrarlas cerca de la curvatura de la arteria aorta.
Función paratiroidea
La función principal de la hormona paratiroidea (PTH) es mantener los niveles del calcio en la sangre dentro de los rangos considerados como normales. Su acción es ejercida sobre los huesos y los riñones. Para actuar dependen de la vitamina D3, una prohormona que al ser activada por la PTH se convierte en 1,25 dihroxivitamina D, responsable de actuar sobre el intestino para que se absorba la vitamina D. Otra hormona responsable del metabolismo del calcio es la calcitonina, que ejerce un efecto contrario sobre el calcio al provocar su disminución en la sangre.
Producción hormonal excesiva
Cuando las glándulas paratiroides producen exceso de hormona observamos un aumento en los niveles de calcio en la sangre. Este calcio viene de la reabsorción de calcio de los huesos y de un aumento en la absorción del calcio por el intestino. Un aumento sostenido de la producción de PTH puede provocar osteoporosis y enfermedad renal (por depósito de calcio en el parénquima renal). El hiperparatiroidismo siempre debe descartarse cuando hay niveles elevados de calcio en la sangre y osteoporosis sin causa aparente, aunque puede existir sin que haya un calcio elevado (hiperparatiroidismo normocalcémico). El calcio elevado en sangre también puede encontrarse cuando hay cáncer de mama con metástasis, tumores malignos del riñón, de los pulmones, tumores linfáticos, leucemia, etc. También se puede observar cuando hay ingesta excesiva de vitaminas D y A.
Pruebas diagnósticas
Actualmente identificamos el hiperparatiroidismo más temprano gracias a las pruebas de laboratorio. Sin embargo, los síntomas de esta enfermedad no son específicos por lo que, ante la presencia de calcio elevado en sangre, se deben realizar varias pruebas para llegar al diagnóstico correcto. Además de medir vitamina D se debe analizar la cantidad de calcio y fósforo en una muestra de orina de 24 horas. En los pacientes con hiperparatiroidismo hay niveles de calcio en 24 horas sobre 400 mg/DL. También se debe medir el fosforo en la sangre, ya que sus niveles elevados suelen observarse en pacientes con enfermedad renal crónica (en hiperparatiroidismo primario el fosforo en sangre suele estar disminuido).
Con una densitometría ósea podemos determinar si hay pérdida en la masa ósea, y de ser así, hablamos de una osteoporosis secundaria a hiperparatiroidismo. Aunque no es muy diferente a la osteoporosis que ocurre en las mujeres post menopáusicas, su tratamiento requiere consideraciones diferentes. Con la densitometría ósea también podemos evaluar el riesgo de fractura vertebral que puede acompañar a estos pacientes. Además, -de ser necesario- con una sonografía renal podemos descartar nefrocalcinosis.
Con frecuencia debemos medir la PTH al evaluar casos de recurrencia de nefrolitiasis. El hiperparatiroidismo es una de las causas de la producción y excreción de piedras compuestas por calcio. Por esto también debemos analizar la composición química de las piedras excretadas.
Aunque en la mayoría de los casos de hiperparatiroidismo primario encontramos niveles elevados de calcio y de PTH, hay un 20 a 25% de casos donde no se sigue esta regla, encontrándose un 16% de casos con calcio elevado y niveles de PTH normales, mientras que de 4 a 6 % presentan calcio normal con elevación de PTH (hiperparatiroidismo normocalcémico). Estos casos son un reto para el médico y deben tener un control por lo menos anual.
Una vez que hay la certeza de que estamos frente a un caso de hiperparatiroidismo primario debemos examinar el cuello para determinar donde se encuentra la glándula agrandada o el adenoma paratiroideo. Se pueden realizar diferentes pruebas como un sonograma de cuello, una tomografía computarizada o una prueba nuclear -con el radiofármaco sestamibi- que en el caso haya un tumor paratiroideo este podría visualizarse en la fase final del estudio (fase de excreción del isotopo o “wash-out”). En la mayoría de los casos se puede ver un adenoma solitario, pero puede darse el caso de encontrarse más de uno. La importancia de este estudio es para la localización del adenoma y no para el diagnóstico de hiperparatiroidismo.
Tratamiento
El hiperparatiroidismo es tratado quirúrgicamente. Entre las indicaciones para la cirugía se encuentran:
- Calcio sérico: 1 mg/dL sobre el rango mayor de la prueba;
- Edad, menor de 50 años;
- Densitometría ósea con valor de T bajo -2.5SD (osteoporosis) o una disminución significativa de la densidad mineral ósea;
- Presencia de fractura ósea;
- Depuración de creatinina menor a 60 min/ml;
- Excreción urinaria de calcio mayor a 400 mg/día;
- Nefrocalcinosis o presencia repetida de piedras en los riñones.
En el caso de que se decida realizar una cirugía para eliminar la causa del hiperparatiroidismo se debe seleccionar un cirujano de cuello con experiencia en estas lesiones, dada la complejidad del área a ser operada. Se pueden realizar procedimientos mínimamente invasivos o cirugía exploratoria del cuello. Durante el procedimiento se requiere una medición de la PTH en sangre una vez que se haya extirpado la glándula sospechosa.
De no encontrarse evidencia radiográfica de un tumor se debe proceder con una discusión franca con el paciente para definir el curso a seguir. En un paciente de menos de 50 años, con osteoporosis severa, enfermedad renal crónica y progresiva (filtración glomerular estimada menor a 60 ml/min) solemos recomendar cirugía, pero le corresponde al paciente -con la orientación médica- decidir si se opera o no.
La situación es diferente en hiperparatiroidismo normocalcémico, en que el calcio sérico es normal con elevación de PTH. Aquí se plantea la posibilidad de observar al paciente con medidas anuales de calcio sérico, PTH, vitamina D, creatinina (para la función renal) y densitometría ósea. También debemos considerar otras causas de hiperparatiroidismo como la enfermedad renal crónica (filtración glomerular estimada menor a 60 ml/min), la malabsorción intestinal, enfermedad de Paget y el empleo de algunos medicamentos como las tiazidas o el litio.
Un problema que se plantea en ocasiones es cuando hay una recurrencia de la enfermedad. Si no se ha realizado una extirpación de 3½ glándulas en la primera cirugía se debe proceder con esto. Se recomienda la extirpación y la colocación subcutánea de una glándula para facilitar su remoción en caso de una recurrencia. También podemos emplear medicamentos como el cinacalcet (un calcimimético) solo o acompañado de bifosfonatos.
Comentario
El hiperparatiroidismo requiere una evaluación minuciosa para definir sus efectos sobre varios aspectos metabólicos, y de esa manera poder escoger la mejor alternativa terapéutica.
Referencias
- Bilezikian JP, Eastell et al. Guidelines for the Management of Asymptomatic Primary Hyperparathyroidism. J Clin Endocrinol Metab. 2014, 99(10) 3561-3569.
- Scott M, MD, Tracy S. Wang et al. The American Association of Endocrine Surgeons Guidelines for Definitive Management of Primary Hyperparathyroidism. JAMA Surgery 2016; 151(10) 959-968.