La lipohipertrofia es distinta a la obesidad

Nelson Vallejo Almeda, MD
Medicina Interna, AAHIVS
Clínica Inmunología Caguas
Oficina en Las Piedras
Definición de obesidad y de lipohipertrofia
La obesidad y la lipohipertrofia se asocian a un mayor riesgo cardiometabólico. Sin embargo, el exceso de grasa abdominal visceral se correlaciona más marcadamente con el riesgo cardiometabólico.
A continuación, resumimos estas dos entidades y los parámetros principales para su diagnóstico.
Acumulación de VAT en personas que viven con VIH (PLWH)
La acumulación en exceso de grasa abdominal visceral (VAT) es una enfermedad contemporánea.
Entre sus causas potenciales figuran las siguientes:
- Terapia antirretroviral (no específica de clase);
- El VIH en sí mismo;
- Inflamación crónica;
- Factores del huésped (por ejemplo, composición corporal inicial); y
- Alteraciones endocrinológicas:
o Producción local de cortisol;
o Deficiencia relativa de la hormona de crecimiento (GH) / resistencia de la hormona GH.
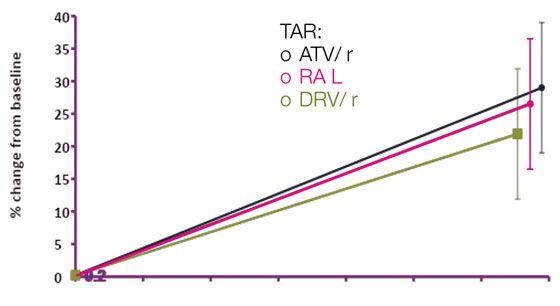
Después del tratamiento con ART, se detectó un aumento de grasa visceral abdominal en pacientes con VIH no tratados previamente. Esto se observó (en porcentajes significativos) en 2 estudios:
- En un 25-35% recibiendo ACTG A5260s como antirretroviral después de 2 años de tratamiento;1
- En un 15-25% en el ensayo ADVANCE después de 96 semanas con ART (incluyendo dolutegravir).2
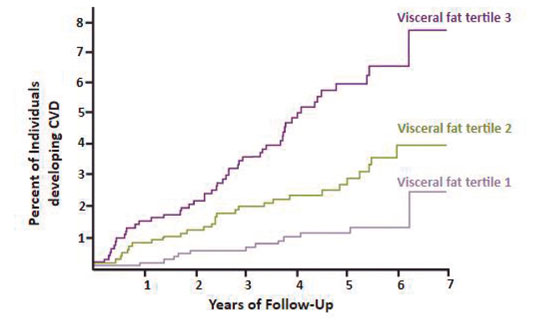
La grasa visceral abdominal (VAT) es el peor tipo de grasa. Algunas características de su exceso son:
- Es más activa metabólicamente, y secreta más citocinas proinflamatorias que el SAT (ejemplo: TNF-α, interleucinas IL-1 e IL-6);
- Su drenado es por la vena porta, característica central que la relaciona con un mayor riesgo metabólico y enfermedad cardiovascular (CVD);
- VAT se asocia a un mayor riesgo metabólico en comparación con SAT;
- Es un mejor predictor de CVD y de mortalidad que SAT o que el índice de masa corporal (BMI);
- Es un mejor predictor de aterosclerosis, de resistencia a la insulina, de hipertensión y de esteatosis hepática que el BMI.
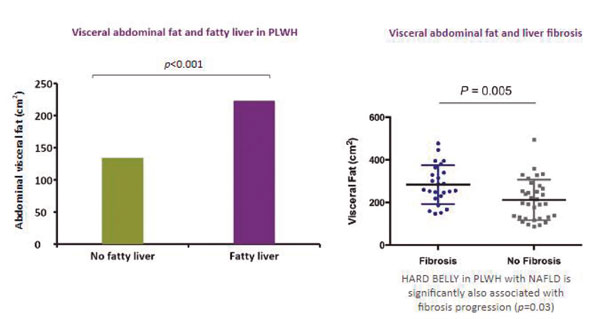
Asociación de VAT y enfermedad hepática
La enfermedad del hígado graso no alcohólico (NAFLD) es hoy una de las principales causas de enfermedad hepática en el mundo. Esta abarca un amplio espectro de patologías que varían histológicamente desde la esteatosis simple hasta la esteatohepatitis (NASH) y la fibrosis, lo que en última instancia puede progresar a cirrosis o carcinoma hepatocelular (HCC). La NAFLD es una comorbilidad importante entre las personas que viven con VIH (PLWH, People Living with HIV/AIDS), pues afecta a más de un tercio de estos pacientes en comparación con la población general. Las PLWH tienen un curso de la enfermedad más agresivo que se caracteriza por una mayor prevalencia de NASH y fibrosis, así como una tasa acelerada de progresión de fibrosis.
Enfoque hacia tratamientos
a. Cambios en estilos de vida: los datos no son suficientes para apoyar las estrategias de dieta o ejercicio en las PLWH con obesidad abdominal;
b. Medicamentos antirretrovirales: los estudios de cambio aleatorios no han demostrado beneficios del cambio de un inhibidor de la proteasa;
c. Terapia con GH: este no tiene aprobación para esta indicación por la FDA. La rhGH en dosis suprafisiológicas (1 a 6 mg al día) disminuyó significativamente la grasa visceral, con alguna reducción del SAT. La mayoría de los estudios demuestran el efecto deletéreo de la rhGH sobre la tolerancia a la glucosa a niveles fisiológicos;
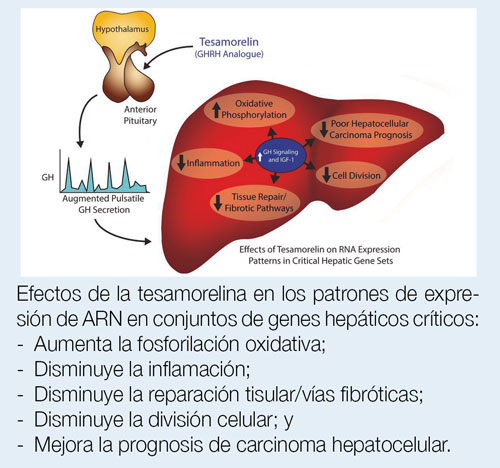
d. Tesamorelin: es el único fármaco aprobado para reducir el exceso de grasa abdominal visceral en personas tratadas que viven con el VIH;
e. Metformina: se asocia con una pequeña disminución del IMC (típicamente ≤1 kg/m2), con reducciones proporcionales de la grasa visceral, pero no en todos los estudios.
Resumen
- VAT (exceso de grasa abdominal visceral) no es igual a la obesidad, por lo que requiere un tratamiento diferente; y
- VAT en las PLWH puede contribuir a un aumento de las comorbilidades, en especial a nivel hepático y cardiovascular.
Referencias
- McComsey G, et al. Clin Infect Dis 2016; 62 (7): 853-862.
- Hill et al. CROI 2020, Boston.
- Britton KA, et al. J Am Coll Cardiol 2013; 62 (10): 921-925.
- Price JC, et al. Soy J Gastroenterol 2014; 109 (5): 695-704.
- Fourman L, et al. Enfermedad infecciosa clínica, 2020.