Aspectos importantes de la sexualidad en pacientes diabéticos y obesos:
Mecanismos que se entrelazan, con variantes por género, desde el desarrollo embrionario

Jorge De Jesús, MD, FACE
Endocrinólogo Clínico
Puerto Rico tiene una de las más altas prevalencias de diabetes en el mundo. De acuerdo con las estadísticas (2016; Dra. Jessica Irizarry Ramos del Departamento de Salud de Puerto Rico), los números son altos, en especial en la región norte-central (20,5%), lo que también se podría atribuir a una mayor concentración de personas de edad avanzada en esa zona.1 Una de las complicaciones de la diabetes tipo 2 y de la obesidad sobre la calidad de vida del paciente es que puede afectar su sexualidad, ya que puede tener efectos en la producción de hormonas sexuales.
A continuación, discutiremos algunos mecanismos relacionados con el hipogonadismo en el hombre, con el desarrollo de algunos factores en la gestación y con aspectos de la sexualidad en la mujer.
Aspectos relacionados con la edad
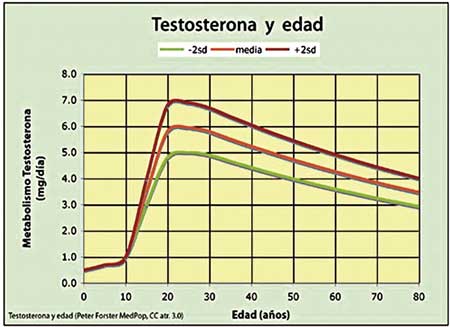
La producción de testosterona en los hombres varía con la edad.2
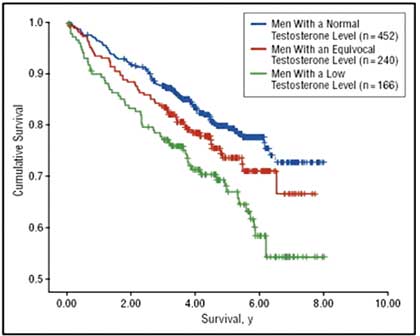
También hay estudios en varones que correlacionan la mortalidad y morbilidad del individuo con sus niveles de testosterona (sea o no diabético).3
Diabetes, obesidad y hormonas sexuales
En el paciente con diabetes, y también en el paciente obeso, se combinan una serie de mecanismos que afectan la producción de hormonas sexuales en el hipotálamo. La resistencia a la insulina y la obesidad impiden que se activen los mecanismos para producir GnRH (hormona secretora de gonadotropinas) en el hipotálamo. Esto afecta la producción de LH y FSH, lo que, a su vez, en los hombres lleva a una menor producción de testosterona a nivel testicular y a una disminución en la espermatogénesis.
“Programación” hormonal en la gestación
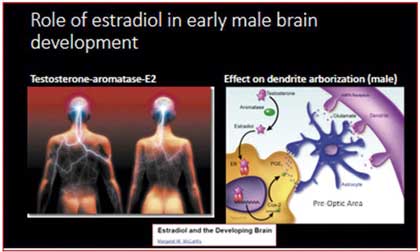
Durante la gestación, el cromosoma Y (del XY masculino) estimula la producción de testosterona del embrión. La testosterona es una prohormona que se convierte en dihidrotestosterona y se aromatiza en estradiol.5 La testosterona en la etapa embrionaria pasa al sistema nervioso central, se aromatiza (y se convierte en estradiol) y masculiniza el cerebro del varón en formación.
Este mecanismo no puede ocurrir en la mujer, ya que los estrógenos producidos no pueden pasar al cerebro (el estrógeno es “atrapado” por la alfa-fetoproteína materna y evita que pueda entrar al cerebro). Sin embargo, en experimentos con ratas se ha demostrado que cuando se permite que el cerebro de la rata hembra se exponga al estradiol en la etapa embrionaria, su cerebro se masculiniza.
En la cascada de eventos es crítica la formación de neuronas en el área preóptica hipotalámica que produce kisspeptina. Esta última –la kisspeptina– estimula la GnRH y las hormonas sexuales. Se crean circuitos de retroalimentación positiva y negativa que establecen mecanismos de control y balance.
La kisspeptina es fundamental para la pubertad y para la fertilidad en hombres y mujeres. La localización y la concentración de neuronas que produce la kisspeptina varían entre hombres y mujeres por el efecto mencionado de la aromatización de la testosterona en el hombre.
Hipogonadismo, testosterona y síntomas
Sabemos que en el hombre adulto se define el hipogonadismo utilizando criterios clínicos y la confirmación de niveles bajos de testosterona por los menos en 2 ocasiones, y correlacionando con los síntomas (según las guías publicadas por la Endocrine Society). No hay consenso universal en torno al dintel a utilizarse.
En los Estados Unidos cerca de 14 millones de hombres sobre los 45 años –que visitan a su médico anualmente– van a tener deficiencia de andrógenos. Sin embargo, no todos los varones adultos con niveles de testosterona baja van a tener los síntomas clínicos asociados ni, tampoco, todos los hombres con niveles de testosterona bajos van a necesitar ser tratados.
Aspectos de la testosterona en la mujer
La mujer produce menos testosterona que el hombre a través de su vida (en el ovario y en la glándula adrenal).
A pesar del interés que ha cobrado últimamente la función de la testosterona en la mujer, todavía no se tiene información tan definida ni tan precisa como la que se dispone para los hombres. Aún hay que definir qué es testosterona baja en esta población y cómo medirla. Una de las grandes dificultades está en los métodos de laboratorio disponibles para medir testosterona en mujeres. El radioinmunoensayo (RIA) no es tan confiable para medir testosterona en la mujer (usualmente 20 ng/dl) en comparación con el hombre adulto (que varía entre 300 y 1200 ng/dl). La espectrometría de masas en tándem es el método más confiable y certero, ya que permite detectar concentraciones muy bajas de testosterona.
En los Estados Unidos, actualmente no hay productos de testosterona aprobados por la FDA (Food and Drug Administration) para utilizarse en mujeres. En Europa hay parches para aplicación de testosterona transdermal solo para mujeres en los casos en que haya algún tipo de disturbio emocional (según definido por DSM-5) causado por el síndrome de hipoactividad de deseo sexual. El tratamiento no debe pasar de l6 meses y se debe descontinuar cuando no hay resultados positivos.
Es importante mencionar que en la actualidad aún no conocemos los efectos a largo plazo del tratamiento con testosterona en las mujeres. Pero sí es preocupante el hecho de que en los últimos años haya aumentado la utilización de preparaciones y tratamientos no aprobados. Por ello, se han publicado avisos y notas para tener cautela con este asunto.
Comentario
El estado hipogonádico en el hombre y en la mujer es un tema de mucho interés y en el que todavía hay diversos detalles por definir. Esencialmente, se trata sobre todo de calidad de vida más que de un asunto sexual. El órgano sexual más importante es el cerebro. El hipotálamo juega un papel importante en los balances que se establecen entre la producción de hormonas sexuales y nuestro metabolismo. En este sentido existe evidencia científica de que la obesidad y la diabetes tipo 2 afectan el eje hipotalámico-gonadal.
Referencias -# Prevalencia de diabetes por Región de Salud: Dra Jessica Irizarri Ramos. Departamento de Salud de Puerto Rico, 2016. (El Nuevo Día; 17 nov. 2016). -# Testosterona y Edad en el Varón: Grafica Peter Forster. -# Bhasin S, Cunningham GR, Hayes FJ, et al. Testosterone therapy in men with androgen deficiency syndromes. Endocrine Society clinical practice guidelines. J Cl Endocrin & Metabol (2010).95:2536-2559. -# Wang C, Neschlag E, Swerdloff R, et al. Investigation, treatment and monitoring of late-onset hypogonadism in males. ISA, ISSAM, EAU, EAA ad ASA recommendations. Europ Urology. (2009). 55:121-130. -# Rosner W, Vesper H. Toward excellence in testosterone testing: a consensus statement. J Cl Endocrin & Metabol (2010); 95:4542-48. -# Wu, FCW, Tajar A, Beynon JM, et al. Identification of Late-Onset Hypodonadism in Middle-Aged and Elderly Men. NEJM (2010); 363: 123-135. -# Araujo AB, Esche GR, Kupelian V, et al. Prevalence of symptomatic androgen deficiency in men. J Cl Endocrin & Metabol (2007);4242-7. -# Stanworth RD, Jones TH. Testosterone for the aging male: Current evidence and recommended practice. Cl Interventions in Aging (2008): 3:25-44. -# Rao PM, Kelly DM, Jones TH. Testosterone and insulin resistance in the metabolic syndrome and T2DM in men. Nature Reviews in Endocrinology (2013); 9;479-493. -# George JT, Millar RP, Anderson RA. Hypothesis: kisspeptin mediates male hypogonadism in obesity and T2DM. Neuroendocrinology (2010);91(4):302-7. -# The Endocrine Society Guidelines for Male Hypogonadism.
Palabras clave: diabetes tipo 2; obesidad; hipogonadismo; hipotálamo; hormona secretora de gonadotropinas; kisspeptina; estradiol; cromatografía de masas tándem.