Raúl H. Morales- Borges, MD, FICPS, FIACATH
Cáncer de riñón:
Nuevas tendencias en su manejo, desde la cirugía hasta el tratamiento médico
La incidencia del cáncer renal ha aumentado a razón de un 2% por año en los últimos 65 años, al igual que la mortalidad causada por él en las últimas 2 décadas. La resección quirúrgica sigue siendo el tratamiento de elección para los tumores localizados, ya que se sabe que dicha neoplasia es resistente a la quimioterapia y a la radioterapia.
Aproximadamente entre el 20 y el 40% de los casos de tumor renal localizado que son operados desarrollarán eventualmente metástasis y requerirán terapia adicional en un futuro cercano. Hoy en día, contamos con varios agentes nuevos llamados “terapia dirigida”, que trabajan a nivel molecular y que están demostrando una mayor sobrevida y una mejor calidad de vida en estos pacientes.
Consideraciones epidemiológicas
El carcinoma de células renales es el responsable del 2% al 3% de las malignidades en los adultos. El pico de incidencia ocurre entre los 60 y los 80 años de edad, siendo más frecuente en varones, en una proporción de 2:1. De acuerdo a la Sociedad Americana del Cáncer, se han reportado en USA, en el 2007, unos 51190 casos nuevos de cáncer renal y unas 12890 muertes relacionadas.
Datos comparativos desde la década de 1970 a la de 2000
La incidencia ha aumentado en un 38% del año 1974 al año 1990. Por otro lado, la sobrevida a 5 años ha mejorado de un 20% en la década de 1970 a un 65% para los años 1995-2000. Actualmente, una gran proporción de casos se están reportando en estadío I (en 1993 fue un 43%; en 2004, un 57,1%), mientras que para los mismos períodos los casos de estadío 4 bajaron de un 27, 4% a un 18,7% (CÁNCER, mayo de 2008).
La diferencia en sobrevida es significativa. Si continúa esta tendencia, se logrará un gran impacto en la historia del cáncer renal, más aún con los nuevos estudios de imágenes y las nuevas terapias dirigidas.
Factores etiológicos
Los factores de riesgo asociados al carcinoma renal son el cigarrillo, la obesidad, el abuso de analgésicos y la exposición ocupacional al cadmio y los hidrocarburos aromáticos, entre otros. Este tipo de cáncer es común en pacientes con enfermedad terminal renal que están recibiendo diálisis, así como en los transplantados.
| TABLA DE FACTORES DE RIESGO PROPUESTOS PARA EL CÁNCER RENAL | | Tabaco | | Obesidad | | Hipertensión arterial crónica | | Uso de fenacetina como analgésicos | | Uso prolongado de diuréticos | | Productos derivados del petróleo | | Metales pesados como el cadmio | | Asbestos |
Un 96% de los casos son esporádicos y el resto son familiares
La forma familiar más común es el síndrome de von Hippel-Lindau (vHL), que se debe a la mutación en un gen supresor en el brazo corto del cromosoma 3. Este síndrome se transmite de forma autonómica dominante y su incidencia es 1 en 30 mil nacimientos. La edad promedio de inicio del cuadro clínico es de 26 años. Este síndrome comprende lesiones tales como: angiomas retinales, hemangioblastomas cerebelares y del cordón espinal, quiste y angiomas de órganos viscerales tales como hígado, páncreas y pulmón, carcinoma de células claras renales y feocromocitoma. El cáncer renal asociado a vHL ocurre en edades más tempranas, y usualmente es bilateral y generalmente de bajo estadío.
Presentación clínica
La mayoría de los casos de carcinoma renal presenta una tríada clásica de hematuria, dolor abdominal en el flanco y una masa palpable. La hematuria gruesa se encuentra en un 45% de los pacientes. Un 40% de ellos presentan un cuadro clínico llamado síndrome paraneoplásico que comprende anemia, dolor óseo, hipercalcemia, fiebre, pérdida de peso
La mayoría de los tumores pequeños son asintomáticos y corresponden a hallazgos incidentales en los estudios de imagen.
Pruebas diagnósticas
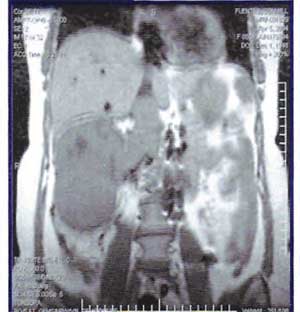
FIG. 1: MRI PARA DEFINIR TROMBOSIS VENOSA EN PACIENTE CON CÁNCER RENAL.
La evaluación inicial de un paciente con cáncer renal debe incluir un buen historial y examen físico, laboratorio de rutina y una tomografía computarizada (CT scan) del abdomen y la pelvis, así como una radiografía de pecho. Si hay evidencia o sospecha de trombosis de la vena cava o trombosis tumoral venosa (que ocurre en un 5% a 10% de los casos), se recomienda hacer una resonancia magnética (MRI). Si hay alguna otra anormalidad en los estudios mencionados, se recomienda realizar un CT scan de pecho, estudio nuclear de los huesos (bone scan) y/o tomografía de emisión de positrones (PET scan). La utilidad de esta última modalidad para esta patología está en estudio.
En general, no se recomienda realizar una biopsia percutánea de la masa renal, a menos que se sospeche que se trate de una metástasis de otra neoplasia, como cáncer de colon o linfoma, entre otros.
Estadiage y factores pronósticos
Para definir el estadío, generalmente se utiliza el Sistema TNM de la Sociedad Americana del Cáncer de 2007.
Nguyen & Campbell (2006) clasificaron el cáncer renal en clínicamente localizado, localmente avanzado y metastático. Un 70% de los casos son localizados clínicamente y, una vez operados, presentan enfermedad metastática en un 30%, por lo que requieren terapia adicional (Bukowski & Word, 2007).
| TNM: TUMOR DE CËLULAS RENALES | | | Tumor primario | Estadío | | T1a: confinado (menor de 4cm) | | | T1b: confinado (de 4cm a 7cm) | I | | T2: confinado (más de 7cm) | II | | T3a: Invasión periférica (grasa, suprarenal) | III | | T3b:Invasión externa (v. renal o IVC supradiafrag.) | | | T3c: Invasión a IVC supradiafrag. o pared IVC | | | T4: Invasión fuera de Fascia de gerota | IV |
Los factores pronósticos relacionados con el paciente son: presentación sintomática, pérdida de peso, pobre estado funcional, sedimentación (ESR) mayor de 30, anemia, hipercalcemia, elevación del nivel de LDH y elevación de la fosfatasa alcalina. Los factores relacionados con el tumor son: tamaño, márgenes positivos post-quirúrgicos, metástasis a hígado y pulmones, grado y tipo histológico, y arquitectura sarcomatoide. Otro factor que se considera es el tiempo del diagnóstico inicial al comienzo del tratamiento. Si un paciente tiene 3 o más factores, su pronóstico es pobre.
Patología
| La clasificación histológica es internacional y está basada en la apariencia al microscopio de luz, pero en consistencia con la prevalencia genética. |
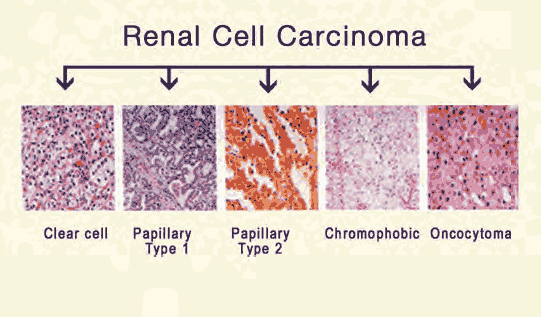
FIG. 2 CLASIFICACIÓN HISTOLÓGICA DE CÁNCER DE CÉLULAS RENALES
Manejo quirúrgico
La cirugía sigue siendo el tratamiento de elección, pero nos estamos moviendo de una nefrectomía radical hacia una nefrectomía parcial por laparoscopía.
Luego de la cirugía, se recomienda observación, o considerar la opción de terapia adyuvante.
Actualmente, hay estudios clínicos como ASSURE en los que, luego de la cirugía, se inicia un tratamiento según un estudio de 3 brazos con Sunitinib, Sorafenib y placebo. Otros estudios de esta índole son el SORCE, donde se compara Sorafenib con placebo en pacientes de riesgo intermedio-alto, y el ARISER en casos de pacientes con cáncer de células claras no metastático a los que, luego de cirugía, se les ofrece un producto investigacional WX-G250 intravenoso semanalmente (vs. el grupo placebo).
Son raros los márgenes positivos después de una cirugía radical en casos localizados. El tamaño del margen en nefrectomía parcial aparentemente no tiene efecto negativo en el riesgo de recurrencia del tumor localmente. El riesgo de márgenes positivos en cirugía parcial se puede minimizar si se utilizan sonografía intraoperatoria, transección del parénquima con tijeras frías y control del “hilum” del riñón evitando sangrado.
Radioterapia
La irradiación produce nefritis, razón por la cual no se utiliza radioterapia para los tumores renales.
Quimioterapia, terapia hormonal, inmunoterapia y terapia dirigida
La quimioterapia no tiene un rol definido en el cáncer renal ya que muchos de los agentes químicos demuestran un 10% o menos de respuesta clínica. Esto se debe a que estos tumores expresan el gen de resistencia a múltiples drogas (MDR1). Progesterona, andrógenos, antiandrógenos y megestrol se han utilizado como terapia hormonal, pero tampoco tienen buenos resultados.
La inmunoterapia y la terapia celular se han venido estudiando desde la década de 1980. La combinación elegida por muchos años para casos avanzados era la interlekina-2 con interferonalfa. De ahí han salido estudios, vacunas, terapia genética y terapia inmune adoptiva. En los años 1994-1995 realizamos en Michigan trabajos de investigación con linfocitos tumorales en conjunto con interleukina-2 e interleukina-4.
En la actualidad, gracias a las investigaciones de biología celular y molecular, tenemos aprobada una nueva modalidad llamada “terapia dirigida” con cuatro drogas conocidas como sorafenib (NEXAVAR), sunitinib (SUTENT), temsirolimus (TORISEL) y bevacizumab (AVASTIN). Estas terapias ya se están investigando en forma de combinación de unas con otras para determinar la mejor respuesta, de forma secuencial y concurrente, añadiéndolas a terapias biológicas como interleukinas e interferon.
Conclusión
Cada vez más se ven nuevos avances y se obtienen mejores resultados clínicos con mejor expectativa de vida en el carcinoma renal, pero aún queda por investigar. Pronto tendremos nuevos inhibidores de la kinasa de tirosina con menos efectos secundarios.
REFERENCIAS
1. Klein EA, RM Bukowski, JH Finke: Renal Cell Carcinoma. Immunotherapy and cellular Biology. MARCEL DEKKER, Inc. 1993.
2. RE Lenhard, Jr, RT Osteen, T Gansler: The American Cancer Society’s Clinical Oncology. American Cancer Society, 2001.
3. 2008 Genitourinary Cancers Symposium: A Multidisciplinary Approach. February 14-18 2008.
4. Managing the Complex Journey of Renal Cell Carcinoma. Institute for medical Education & Research. March 2008.
5. Highlights of the NCCN 13th Annual Conference. Clinical Practice Guidelines & Quality Cancer Care. March 5-9, 2008.
6. JS Lam, J Bergman, A Breda, P Schulam: Importance of Surgical Margins in the Management of Renal Cell Carcinoma. Nature Clinical
Practice Urology, Medscape.com. May 13, 2008.
7. R. Nelson: Renal cell carcinoma is being increasingly diagnosed at early stages. Medscape Medical News. Medscape.com. May 22, 2008.