Articulos médicos
Complicaciones metabólicas en los pacientes VIH positivo
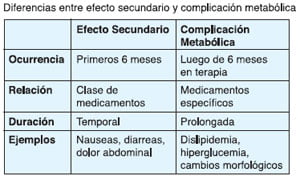
Desde hace años, la terapia antirretroviral (ARV) se vincula a cambios problemáticos en los pacientes diagnosticados con el VIH. Cambios en los niveles de glucosa, el metabolismo de los lípidos y la composición corporal son algunos de los efectos que sufren estos pacientes, sobre todo los que reciben tratamiento a largo plazo.

Iván Meléndez Rivera, MD, FAAFP, AAHIVS
Especialista en Medicina de
Familia
Catedrático, Escuela de
Medicina de Ponce
Certificado de la Academia
Americana de Medicina de
Familia y de la Academia
Americana de Medicina en VIH
Director Médico del Centro
Ararat en Ponce
Vicepresidente de la
Asociación de Tratantes de VIH
de Puerto Rico
En pacientes que reciben terapia ARV es difícil determinar los efectos que corresponden a cada fármaco, en parte, por el amplio número de factores que eventualmente contribuyen a crear discrepancias metabólicas y cambios en la configuración de la grasa corporal en personas con VIH. Por otro lado, el propio virus puede afectar al metabolismo independientemente del tratamiento. En otros casos, el envejecimiento prematuro se asocia con estos cambios en el metabolismo, lo que significa que algunos de los problemas observados en personas con VIH que viven mucho más tiempo a causa de un tratamiento ARV efectivo, pueden ser una consecuencia directa de dicho proceso de envejecimiento.
Complicaciones cardiovasculares
El significativo aumento de la esperanza de vida que han experimentado las personas con VIH en los últimos años, debido al tratamiento antirretroviral ha hecho que la enfermedad cardiovascular (ECV) sea una preocupación cada vez mayor dentro de este grupo de pacientes.
Sin embargo, aunque ECV constituye la principal causa de muerte en los países desarrollados, no está del todo claro si la infección por VIH, los fármacos para tratar el virus o ambos factores llevan a un incremento del riesgo cardiovascular.
Así, algunos estudios han vinculado ciertos fármacos a ECV, especialmente aquellos cuyo mecanismo de acción afecta a los lípidos en sangre (como es el caso de los inhibidores de la proteasa).[[Dad study group. N eng j med. 2007;365:1723-1735]] Otros estudios [[ El sadr w, et al. Croi 2006. Abstract 106b. El sadr w, et al. Iac 2006. Abstract weab0203.]] revelan que las personas que interrumpían de forma estructurada su tratamiento se encontraban en mayor riesgo de sufrir ECV que aquellas que no lo hacían, lo que confirma que el empleo de terapia ARV es siempre de mayor beneficio a no utilizar tratamiento. En general, los factores de riesgo para ECV son los mismos que en la población no infectada, con la diferencia de que se añade la infección por el VIH y la terapia antirretroviral. Estudios recientes reafirman que el uso por más de cinco años de la terapia antirretroviral aumenta la probabilidad de ECV.[[12. Friis-møller n, et al. N engl j med. 2007;356:1723-1735]]
| El VIH y la terapia ARV impactan en los niveles de lípidos[[Riddler sa, et al. Jama. 2003;289:2978-2982]]
• La seroconversión de un paciente VIH+ se asocia a la disminución de triglicéridos,
LDL-C y HDL-C.
• Al iniciar el tratamiento ARV se observa elevación de triglicéridos y LDL-C a rango normal y el HDL-C continúa subnormal.
• El uso prolongado de la terapia ARV se asocia a elevación de triglicéridos y LDL-C sobre lo normal y el HDL-C continúa subnormal con un leve aumento.
|
Factores que disminuyen el riesgo CV
• Se reduce el riesgo de ECV en pacientes con terapia ARV constante.
• El control de la replicación viral (carga viral no detectable: menos de 50 copias/mml2) mejora la función endotelial.
• Las terapias ARV actuales tienen un efecto más favorable en los parámetros metabólicos y cambios morfológicos.
• Reducción en los marcadores de inflamación y en la activación inmune.
• Recomendaciones en cambio de estilo de vida para reducir los riesgos de ECV (nutrición, ejercicio y no fumar).
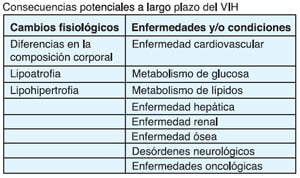
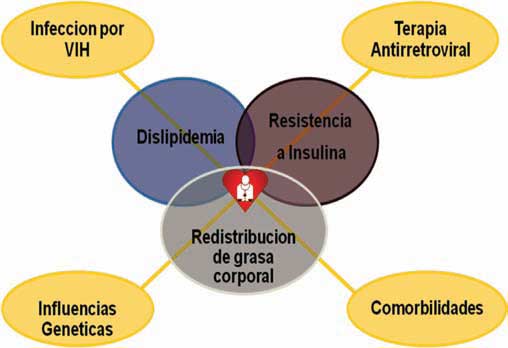
Lipodistrofia
Son los diferentes cambios asociados a la redistribución de la grasa corporal.
• Lipoatrofia es la pérdida de grasa en la cara, extremidades superiores e inferiores.
• Lipohipertrofia es la acumulación de grasa en el abdomen, senos, parte anterior y posterior del cuello.
Factores que predisponen el desarrollo de lipodistrofia[[Gilbert c, et al. J acquir immune defic syndr. 2009; 50: 44-53.]].
Los cambios en las grasas corporales se asocian a las alteraciones metabólicas, como las alteraciones en glucosa y lípidos.
La lipoatrofia se vincula con un daño mitocondrial (toxicidad mitocontrial) que destruye las células adiposas. Algunos factores que contribuyen a esto son ciertos medicamentos antirretrovirales (estavudina, didanosina, indinavir), duración de la infección por VIH y de la terapia ARV, edad mayor a 40 años, género masculino de raza blanca, bajo índice de masa corporal o pérdida súbita de la masa corporal, e inicio de la terapia ARV con conteo de células CD4 menor de 100 células/mm2.
La lipohipertrofia se asocia a pacientes que tenían previamente problemas de obesidad, así como el uso de ciertos inhibidores de proteasa (ejemplo: indinavir), estado avanzado de la condición de VIH, duración del uso de la terapia ARV y edad mayor a 40 años.
| Manejo de la Lipodistrofia
• Dieta y ejercicio
• Intervenciones quirúrgicas
• Opciones farmacológicas
-Agentes orales para diabetes (Thiazolidinediones)
-Testosterona inyectable y en gel
-Hormona de crecimien
to -Uridina
• Rellenos faciales y corporales
-Inyecciones de ácido poliláctico, hidroxiapatita de calcio, polimetilmetaacrilato (PMMA), silicona, autotransplante de grasa.
• Cambio en terapia ARV |
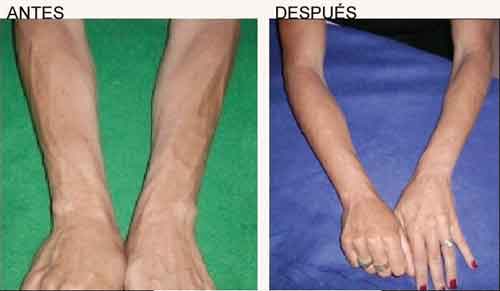
Ejemplo de correcciones corporales con PMMA
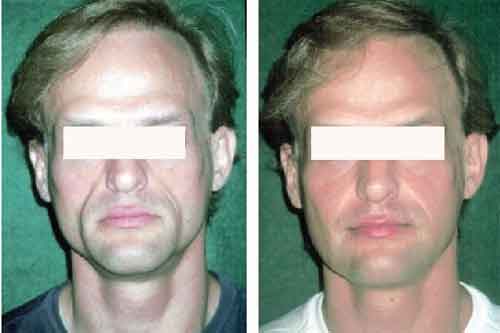
Correcciones faciales con hidroxiapatita de calcio
Resistencia a la insulina
Cuando se inició el uso de los inhibidores de proteasa en 1996, se observó de inmediato el incremento de los niveles de glucosa en ayunas. Desde ese momento, se investigó este fenómeno, lográndose identificar varios factores asociados a los pacientes VIH en terapia ARV. Estos son: hiperinsulinemia, inflamación crónica, hiperlipidemias y el uso de medicamentos como pentamidina o megagestrol. El historial familiar se suma a los factores ya conocidos para desarrollar diabetes en la población general. Otro de los factores más estudiados es el efecto de los inhibidores de proteasa que disminuyen la actividad intrínseca del Glut4, causando una disminución del transporte de glucosa al área intracelular.[[Diabetes vol 279; 53 dic 31]][[Aids vol 16, 12 april 2002]] También se ha encontrado una reducción en la gluconeogénesis hepática.
Manejo de la hiperglucemia:
El aumento de la actividad física y la revisión de los hábitos nutricionales (disminución de consumo de carbohidratos simples) son pilares en este manejo. Debido al mecanismo del aumento de la glucosa, se emplea medicamentos sensitizadores de insulina (metformin) y thiaglitazones (rosiglitazione). Las sulfunilureas y la insulina no tienen mucho valor terapéutico al inicio del control de la hiperglucemia.
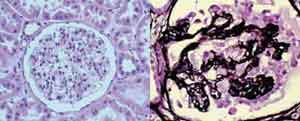
Problemas renales
La función renal se encuentra afectada en un 30% de los pacientes al diagnosticarse VIH (nefropatía asociada al VIH, glomerulopatías –IgA glomerulo-nefritis, glomerulonefritis membranosa-)[[Gupta sk, et al. Clin infect dis. 2005; 40:1559-1585.]].
Esta disfunción puede variar de leve a severa. La nefropatía asociada al VIH es más frecuente en la población afroamericana, hispanos y pacientes co-infectados con hepatitis C [[Schwartz ej, et al. J am soc nephrol. 2005; 16:2412-2420.]]. Sin embargo, la terapia ARV ha disminuido la mortalidad causada por nefropatía por sida [[Szczech la, et al. Clinical nephrology. 2002; 57:336-341]].
Las Guías de Manejo de VIH del Departamento de Salud de los Estados Unidos (DHHS) recomiendan que se calcule la función renal a todo paciente dos veces al año.
Enfermedades óseas
Osteopenia: Los pacientes VIH positivo, especialmente los hombres caucásicos, tienen un riesgo mayor a desarrollar osteopenia. La etiología aún no es conocida y el rol de la terapia ARV en esta complicación no está muy claro. No se recomienda ninguna prueba de cernimiento, sin embargo, se deben de disminuir los factores de riesgo como fumar, consumo de alcohol, uso de esteroides, hiperlipidemia, vida sedentaria, desgaste muscular y baja ingesta de calcio.
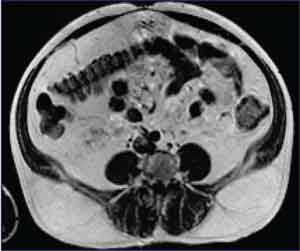
Osteonecrosis: Los pacientes también tienen un aumento del riesgo de desarrollar osteonecrosis.[[Bonnet e, et al. Lipodystrophy workshop 2007. Abstract o-22.]] Esto se debe considerar en pacientes que presentan dolor sin causa aparente en los hombros, cadera y entrepiernas. Es causada por la muerte de células que constituyen el hueso y la médula debido a isquemia. Esta condición se asocia al uso de corticoesteroides, a una terapia ARV prolongada (más de 5 años) y a recuperación inmune. La prueba de elección para el diagnóstico es el MRI de ambas caderas.

MRI de caderas (necrosis avascular)
Necrosis avascular (necrosis aséptica u osteonecrosis): El comienzo de la terapia ARV también se ha asociado con un aumento del metabolismo óseo, especialmente la reabsorción. Los estudios han demostrado que los factores de riesgo tradicionales (fumar, pérdida de peso, inmovilidad y edad) continúan siendo más importantes que los factores asociados al VIH.[[Allison et al, aids 2003;17:1-9]] En este caso, la opción de tratamiento es quirúrgica (reemplazo de cadera).
Resumen
Los pacientes VIH positivo están viviendo más gracias a las nuevas terapias antirretrovirales y a proveedores de servicios de salud comprometidos. El manejo del paciente VIH debe ser multidisciplinario, no sólo por los componentes psicosociales de la enfermedad sino por las complicaciones metabólicas relacionadas con su terapia.
Referencias: