SALUD MENTAL
El impacto del fentanilo y el trastorno por uso de opioides:
Estadísticas, tratamiento y estrategias de reducción de daños

Especialista en Medicina de Familia,
Fellow de Medicina de adicciones
Introducción
El uso indebido de opioides, especialmente el fentanilo, ha alcanzado proporciones epidémicas en los Estados Unidos y Puerto Rico. El fentanilo, un opioide sintético, es 50 a 100 veces más potente que la morfina y es un factor clave en el aumento de las sobredosis fatales. En 2021, ocurrieron más de 100,000 muertes por sobredosis en los Estados Unidos, con más del 75% relacionadas con opioides.1 El impacto de esta crisis del fentanilo no se limita a las estadísticas de mortalidad; afecta también a comunidades, familias y sistemas de salud e, inclusive, de justicia, planteando desafíos significativos para el tratamiento y la prevención. Económicamente, la pérdida de productividad laboral y los altos costos asociados con el tratamiento y la atención de las sobredosis agravan la crisis.

Especialista en Psiquiatría General
y de las Adicciones
Diplomado, American Board of
Psychiatry and Neurology
A continuación, exploramos el uso indebido de fentanilo y el trastorno por uso de opioides (OUD) desde una perspectiva de medicina primaria preventiva utilizando el modelo SBIRT (Screening, Brief Intervention and Referral to Treatment) y salud pública basada en datos, integrando estadísticas de Puerto Rico y los Estados Unidos. Destacamos enfoques y estrategias preventivas fundamentadas en la evidencia.3
Estadísticas de Estados Unidos y Puerto Rico
En 2021, las sobredosis por opioides alcanzaron cifras récord en los Estados Unidos, con 68,630 muertes relacionadas con opioides sintéticos.1 En Puerto Rico, en 2023, se registraron 1,200 muertes por sobredosis, de las cuales el 70% involucraron opioides sinténicos.2 Estas cifras reflejan la creciente prevalencia del fentanilo en el suministro de drogas ilícitas. Además, el aumento en la disponibilidad de opioides adulterados (mezclados muchas veces con heroína o cocaína) agrava la crisis, ya que los consumidores muchas veces desconocen la presencia de fentanilo en las sustancias que adquieren. Esto incrementa el riesgo de sobredosis y dificulta los esfuerzos de prevención.
Impacto en adolescentes
El uso indebido de opioides también afecta a los adolescentes. En los Estados Unidos, se estima que cerca del 2% de los adolescentes reportaron haber abusado de opioides recetados en el último año, mientras que en Puerto Rico la cifra alcanzó el 3%.1,2 La exposición accidental a fentanilo entre jóvenes ha aumentado, lo que subraya la urgencia de implementar programas educativos y de prevención basados en evidencia, dirigidos a esta población vulnerable.
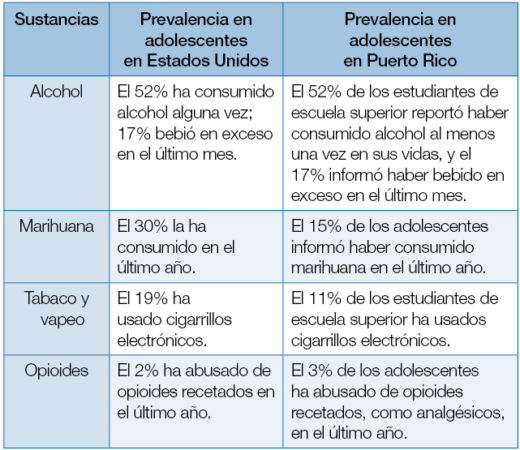
En Puerto Rico y en los Estados Unidos, el alcohol, la marihuana y los productos de tabaco/vapeo continúan siendo más prevalentes, por lo que es importante establecer y fomentar programas de prevención de adicciones basados en evidencias desde la pre-adolescencia, adolescencia y jóvenes adultos (edades 8-21 años), ya que es en estas etapas del desarrollo donde hay inmadurez cerebral y menos conciencia social, lo que aumenta su vulnerabilidad. La educación temprana sobre los riesgos asociados podría desempeñar un papel clave en reducir este problema.
Tratamientos y estrategias basadas en evidencia
El tratamiento del OUD ha evolucionado, y uno de los enfoques más efectivos es el tratamiento asistido por medicamentos (MAT), que combina el uso de medicamentos como la buprenorfina, la metadona o la naltrexona con terapias conductuales.9 La buprenorfina es eficaz para mitigar síntomas de abstinencia y reducir el deseo de consumir opioides.10,11,12 La metadona tiene mejor retención en el tratamiento, aunque conlleva un mayor riesgo de sobredosis a dosis elevadas. La naltrexona, por su parte, es útil para prevenir recaídas en pacientes altamente motivados, ya que bloquea los efectos de los opioides en el cerebro.
La buprenorfina tiene un efecto techo a dosis más altas (por encima de 24-32 mg), lo que estabiliza sus efectos eufóricos y reduce el riesgo de sobredosis y abuso.13,14 Así, activa los receptores para reducir el deseo y los síntomas de abstinencia, pero con un efecto limitado, evitando la euforia total de los opioides completos como la heroína. También puede ayudar a reducir los efectos negativos relacionados con el uso de opioides, como la disforia. Por otro lado, la metadona no tiene un efecto techo, por lo que el aumento de la dosis incrementa sus efectos y aumenta el riesgo de sobredosis, particularmente a dosis elevadas.15 Aunque ambas terapias son útiles para reducir la mortalidad por sobredosis, la buprenorfina ofrece una ventaja en términos de seguridad a largo plazo; sin embargo, la metadona ha mostrado mayor retención en el tratamiento que la terapia con buprenorfina.11,12

El MAT no solo reduce la mortalidad relacionada con opioides, sino que también mejora la calidad de vida al permitir que los pacientes recuperen estabilidad funcional y social. Estos resultados subrayan la necesidad de un enfoque integral en el tratamiento del trastorno por uso de opioides (OUD) que vaya más allá de la simple administración de medicamentos. Las terapias conductuales, como la terapia cognitivo-conductual (CBT), son esenciales para abordar las raíces psicológicas del trastorno y fomentar el desarrollo de habilidades para manejar los desencadenantes del uso.9
Además, el MAT debe complementarse con intervenciones de reducción de daños, tales como la distribución de naloxona, la educación continua para los participantes y sus familias sobre los riesgos asociados con el uso concomitante de otros opioides, y las terapias intensivas ambulatorias cuando la severidad de la condición lo justifique.10
Para aquellos participantes que presentan mayor severidad en sus trastornos por el uso de sustancias o comorbilidades mentales, se recomienda el tratamiento en entornos intensivos ambulatorios o en comunidades terapéuticas con tratamiento residencial y programas interdisciplinarios, siempre que se realice una evaluación exhaustiva por parte de médicos especializados en medicina de adicciones y psiquiatría de adicciones.11 Los participantes con necesidades complejas que no puedan participar en programas interdisciplinarios intensivos deben ser referidos a servicios de reducción de daños apropiados, sin que ambos programas compartan el mismo espacio. Esto evita el riesgo de afectación negativa entre las poblaciones y mantiene un mayor grado de retención y adherencia al tratamiento, asegurando que cada participante reciba el nivel de atención adecuado para su situación clínica.
Acceso al tratamiento en Puerto Rico
En Puerto Rico, el acceso al tratamiento para el OUD sigue siendo limitado debido a restricciones económicas y a la escasez de especialistas. Aunque existen centros licenciados para dar servicios al trastorno por uso de sustancia, muchos de estos se concentran en áreas urbanas, quizás dejando las zonas rurales en desventaja.2 También hay que tener en cuenta qué tipo de servicios se ofrecen en dichos centros, por ejemplo, centros de desintoxicación, centros de estancia prolongada o intensivos ambulatorios, centros de inducciones, centros de reducción de daños y programas basados en fe y servicio comunitario. No tenemos suficiente información accesible sobre cuáles de estos centros licenciados tienen o no programas de tratamiento basados en evidencia y cuentan con equipos interdisciplinarios de profesionales especializados en adicciones, o si solo ofrecen algunas terapias de medicación con servicios fragmentados o servicios de reducción de daños y no de tratamiento.17 Es importante esclarecer que hay una diferencia en la oferta de tratamientos especializados para participantes con la enfermedad de adicciones, donde solo 8 de 100 reciben los mismos.16 Es particularmente difícil acceder a la farmacoterapia con buprenorfina debido a restricciones económicas y a la escasez de profesionales capacitados en su administración. Sin embargo, la expansión del MAT y de la naltrexona es esencial ya sea como parte del tratamiento o de reducción de daños para reducir la mortalidad por sobredosis en la isla.
Estrategias de reducción de daños efectivas
- Distribución de naloxona:
La naloxona revierte rápidamente las sobredosis de opioides y ha salvado muchas vidas. En Puerto Rico, su distribución a través de programas comunitarios y farmacias ha sido crucial para reducir las muertes por sobredosis.2 Recomendaciones adicionales:
- Establecer legislación que facilite la entrega gratuita o a bajo costo de naloxona en farmacias y centros comunitarios;
- Ampliar programas de capacitación para familiares, amigos y personal no médico, asegurando que sepan cómo administrar la naloxona correctamente; y
- Aumentar el financiamiento de programas de intercambio de jeringuillas y acceso a terapias asistidas con medicamentos (MAT) como metadona y buprenorfina.
- Educación y prevención:
Las campañas de concienciación pública sobre los peligros del uso indebido de opioides, en especial a adolescentes, han mostrado resultados positivos. El Departamento de Educación de Puerto Rico ha implementado programas en escuelas para informar a los jóvenes sobre los riesgos del uso de opioides y la importancia de buscar ayuda si experimentan problemas de salud mental o consumo de sustancias.2 Es fundamental fortalecer las iniciativas de prevención desde edades tempranas. A pesar de las campañas implementadas, se necesita un enfoque más robusto y estructurado:
- Diseñar programas basados en evidencia científica que incluyan prevención de adicciones y desarrollo de habilidades emocionales, dirigidos a estudiantes de grados intermedios y superiores;
- Expandir el uso del enfoque SBIRT (Screening, Brief Intervention, and Referral to Treatment) en hospitales, clínicas y salas de emergencia; y
- Desarrollar materiales educativos específicos para médicos primarios que mejoren sus capacidades para identificar y manejar el consumo problemático de opioides, y que sean culturalmente relevantes y adaptados a las necesidades específicas de las comunidades locales.
- Fortalecimiento de recursos humanos:
La creación de equipos interdisciplinarios es esencial para un tratamiento integral. Sin embargo, muchos programas en Puerto Rico enfrentan limitaciones económicas para contratar el personal especializado. Por ello, se deberían asignar fondos estatales y federales para fortalecer programas contratando médicos especialistas en medicina de adicciones, psiquiatría, psicología clínica, trabajadores sociales y consejeros certificados. - Colaboración y comunicación entre programas de reducción de daños y los de tratamiento:
Así se podrá referir a los participantes cuando sea clínicamente necesario. Para lograr un mayor costo-efectividad, los tratamientos deben basarse en evidencia sin que los participantes en programas de tratamiento se mezclen con los de programas de reducción de daños.17 De igual manera, estos programas deberían estar separados en lugares o días diferentes. Sí se debería promover la colaboración entre ambos programas para mejorar las transiciones de los participantes según sus necesidades clínicas. - Monitoreo:
Programas de toxicología regular y con apoyo, y supervisión del familiar cercano entrenado, así como tecnología para seguimiento remoto pueden mejorar la adherencia al tratamiento. Los dispositivos portátiles de monitoreo de drogas podrían proporcionar alertas tempranas sobre el riesgo de sobredosis, permitiendo intervenciones más rápidas.³ - Políticas con aseguradoras:
Además, las aseguradoras deberían cubrir servicios especializados (programas intensivos ambulatorios, comunidades terapéuticas, equipos interdisciplinarios guiados por médicos especializados en tratar personas con la enfermedad de adicción). Buscar garantizar la cobertura de tratamientos esenciales mediante legislación es fundamental para mejorar el acceso. Las aseguradoras deben incluir el MAT y las terapias conductuales como parte de los servicios básicos cubiertos, reduciendo las barreras financieras para los pacientes
Para abordar la crisis de opioides en Puerto Rico, es imprescindible una acción coordinada entre médicos primarios, legisladores y organizaciones de salud. La implementación de estas estrategias no solo salvará vidas, sino que también debería reducir costos a largo plazo, mejorará la calidad de vida de los pacientes y contribuirá a la salud pública. La colaboración multisectorial y el compromiso político son clave para superar los desafíos y cerrar brechas en la atención médica.
Conclusión
El impacto del fentanilo y el OUD en los Estados Unidos y Puerto Rico es devastador, tanto desde una perspectiva de salud pública como económica. El tratamiento asistido por medicamentos, particularmente con buprenorfina, es una herramienta eficaz, pero presenta desafíos que requieren estrategias de apoyo complementarias.5,9 Se ha demostrado que muchos participantes continúan usando opioides no controlados mientras están en tratamiento, lo que subraya la necesidad de intervenciones más completas que combinen tratamiento médico con monitoreo y apoyo psicosocial.3,10 Las estrategias de reducción de daños, como la distribución de naloxona y los programas de mantenimiento tipo MAT, son esenciales para mitigar las consecuencias de esta crisis.7, 8
El fentanilo sigue siendo una amenaza significativa para las comunidades vulnerables, incluidas las poblaciones juveniles y rurales en Puerto Rico. A pesar de los avances en terapias, tratamiento y prevención, la crisis de los opioides requiere una respuesta multidimensional que aborde tanto los aspectos médicos como sociales de la adicción. Para enfrentar la epidemia de OUD y reducir su impacto en la salud pública y la economía, es necesario expandir el acceso a terapias y tratamientos efectivos, mejorar la infraestructura de salud mental y conductual, y reforzar las políticas públicas que promuevan la educación y la prevención a nivel comunitario.
Referencias
- CDC. (2022). Drug Overdose Deaths in the U.S. Top 100,000 Annually. CDC.gov
- Departamento de Salud de Puerto Rico. (2023). Informe Anual sobre Sobredosis en Puerto Rico.
- Daubresse MG. (2018). Non-buprenorphine opioid utilization among patients using buprenorphine. DOI: 10.1111/add.13762.
- SAMHSA. (2021). Key Substance Use and Mental Health Indicators in the United States. SAMHSA.gov
- Monitoring the Future Survey (2022). Instituto Nacional sobre el Abuso de Drogas. NIDA.gov
- CDC. (2023). Youth Risk Behavior Survey. CDC.gov
- Departamento de Salud de Puerto Rico (2023). Informe sobre Consumo de Sustancias entre Jóvenes.
- CDC. (2022). Youth Risk Behavior Surveillance System (YRBSS).
- CDC (2021). Evidence-Based Strategies for Preventing Opioid Overdose: What’s Working in the United States. CDC.gov
- SAMHSA (2020). Treatment Improvement Protocol (TIP) 63: Medications for Opioid Use Disorder. SAMHSA.gov
- SAMHSA (2021). Naloxone: The Opioid Reversal Drug that Saves Lives. SAMHSA.gov
- ASAM (2022). National Practice Guideline for the Treatment of Opioid Use Disorder. ASAM.org
- Jones HE, et al. (2012). Buprenorphine maintenance treatment for opioid addiction. J Clinic Psychopharmac, 32(5), 572-581.
- Huhn AS, et al. (2018). The opioid overdose epidemic: A review of the treatment landscape. J Addiction Med, 12(6), 415-423.
- National Institute on Drug Abuse. (2020). Methadone. https://www.drugabuse.gov/publications/research-reports/methadone
- ASSMCA. Need Assessment Study of Mental Health and Substance of Puerto Rico (2016). Canino G, Vila D, et.al. Mental Health and Anti-Addiction Services Administration (MHAASA).
- National Institute Of Drug Abuse. Principios de tratamientos para la drogadicción: Una guía basada en las investigaciones; 2014.























