Geriátrico a los 50 años:una realidad para las personas con VIH



En la población con VIH, la edad geriátrica comienza a los 50 años, lo que genera necesidades médicas y psicosociales adicionales a lo que la red actual de servicios puede proporcionar. Las personas que envejecen con VIH no solo enfrentan problemas de salud similares a la población general mayor de 50 años, sino que también enfrentan desafíos de salud adicionales específicos provocados por el virus. La falta de geriatras especializados obliga a los médicos de cuidado primario a capacitarse en el manejo de estos pacientes, adaptándose a sus necesidades únicas.
Datos sobre personas con VIH mayores de 50 años
Según los CDC, en 2022, más del 54% (596,044 personas) de los casi 1.1 millones de personas diagnosticadas con VIH en los Estados Unidos tenían 50 años o más. En Puerto Rico, la prevalencia de personas con VIH en 2022 fue de 16,568, de las cuales el 76% (12,572 personas) tenían 45 años o más.
El crecimiento de esta población se debe al éxito de los tratamientos del VIH, que proporciona una esperanza de vida cercana a la de una persona sin este virus.
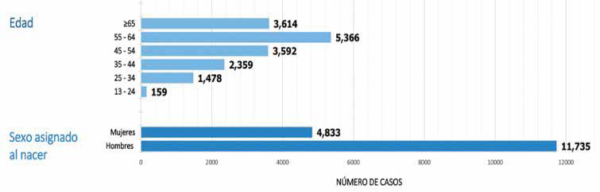
Fuente: Programa Vigilancia de VIH, Departamento de Salud de Puerto Rico, 30 de junio del 2023.
Retos específicos de salud en personas mayores con VIH
Las personas con VIH mayores de 50 años suelen tener múltiples enfermedades crónicas como afecciones cardiovasculares, diabetes, enfermedad renal y ciertos tipos de cáncer, muchas veces debido a la inflamación crónica que el virus genera en el cuerpo.
Además, el uso de múltiples medicamentos, los cambios en capacidades físicas y cognitivas, y una sensibilidad mayor a factores de estrés son varios de los aspectos observados con frecuencia en este grupo poblacional. De hecho, entre el 25% y el 50% de las personas con VIH presentan trastornos neurocognitivos asociados al VIH, conocidos como HAND (HIV-associated neurocognitive disorders o trastornos neurocognitivos asociados al VIH). Este espectro incluye trastornos cognitivos, motores o del estado de ánimo, clasificados en 3 niveles:asintomático, leve y demencia asociada al VIH.
Finalmente, otros dos retos importantes que pueden complicar la atención son la necesidad no cubierta de proveedores capacitados en el manejo clínico del VIH, asó como el estigma y la falta de espacios culturalmente sensibles para estos pacientes.
La necesidad de contar con un equipo de trabajo geriático (ETG) en VIH
Dado que esta población envejeciente con VIH presenta antecedentes diversos, comorbilidades y necesidades médicas específicas, es vital contar con un equipo multidisciplinario de proveedores capacitados para manejar su atención. Este equipo, denominado equipo de trabajo geriátrico (ETG), debe estar adiestrado en aspectos como evaluación de cognición, movilidad, salud mental, nutrición y otros componentes integrales para un envejecimiento saludable.
Para garantizar una atención adecuada, todos los miembros del equipo de atención médica del VIH deben recibir capacitación sobre el enfoque geriátrico y las evaluaciones necesarias. Ejemplos de evaluaciones requeridas para personas que envejecen con el VIH incluyen: cognición, marcha y movilidad, audición, salud mental, nutrición, salud oral, polifarmacia, salud sexual, patrón y calidad del sueño, historial de vacunación, visión, interacciones sociales, consumo de sustancias, acceso al transporte, capacidad de manejo financiero, acceso y estado de vivienda.
Sin embargo, la realización de estas evaluaciones únicamente por el médico no es posible; por ello, es importante reconocer el rol del resto del equipo necesario para cumplir con ellas. La implementación comienza evaluando al personal que ya trabaja en el espacio médico en cuanto a su interacción con los pacientes geriátricos en la práctica y su manejo de situaciones difíciles.
Dada la escasez significativa de geriatras, es crucial que los médicos primarios estén equipados con las habilidades necesarias para atender a la población geriátrica.
Un enfoque multidisciplinario que equilibre la calidad de vida con la atención médica y que aborde las necesidades únicas de estas personas resulta esencial para obtener mejores resultados de salud en las personas que envejecen con VIH. Se ha demostrado que al incorporar profesionales de nivel medio, como los asistentes médicos, en un equipo multidisciplinario es una estrategia efectiva para satisfacer las complejas necesidades de salud en esta población. Este enfoque equilibrado entre calidad de vida y tratamiento médico contribuye significativamente a mejorar los resultados de salud de las personas envejecientes con VIH.
Comentario
El envejecimiento en personas con VIH presenta un panorama que requiere una atención más especializada, ya que en esta población cada vez hay más personas con múltiples enfermedades crónicas. Se trata de una población única y vulnerable, pero también resiliente, cuyo cuidado exige recursos, habilidad, compasión, creatividad y colaboración. Además, necesita un sistema flexible que permita aprovechar estos activos.
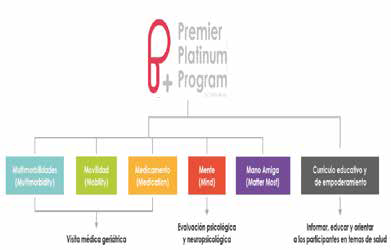
Una experiencia exitosa y novedosa en Puerto Rico*
Bajo una subvención del Programa Ryan White de VIH/SIDA (RWHAP) Centro Ararat, Inc en Ponce, PR, desarrolló un proceso de implementación de una visita médica especializada para las personas que envejecen con VIH, realizada por un equipo de profesionales adiestrados con este propósito. Como parte del equipo de trabajo se incluye a un asistente médico (physician assistant), quien ha sido una pieza clave en lograr el beneficio de la evaluación.
Al desarrollar el Premier Platinum Program (PPP), se buscó mejorar los resultados de salud de personas de 50 años o más que envejecen con VIH. El programa integra servicios de salud geriátricos, mentales y neuropsicológicos, respaldados por un equipo especializado en atención geriátrica y un componente educativo y de empoderamiento para el participante.
El ETG incluye un médico internista, un médico de familia, una enfermera graduada, un manejador de caso médico, un asistente médico y un psicólogo clínico, además de consultores externos en geriatría y neuropsicología. Todo el personal recibió un mínimo de 12 horas de educación continua sobre la atención geriátrica y VIH (cubriendo temas como evaluación geriátrica, identificación de la soledad, ansiedad y función cognitiva, prevención de caídas y multimorbilidad). Para estas capacitaciones, se establecieron acuerdos de colaboración con distintas agencias, organizaciones o instituciones académicas como la Asociación de Salud Profesional Geriátrica y el Centro de Educación y Adiestramiento del VIH/Sida (NECA/AETC) del Recinto de Ciencias Médicas de la UPR, entre otras.
El entrenamiento del asistente médico en geriatría fue fundamental. Este asistente –figura poco común en Puerto Rico– trabajó junto al médico en el equipo interdisciplinario para brindar atención centrada en el paciente envejeciente con VIH. Este proceso comenzó identificando a un médico especialista en geriatría** disponible para capacitar a este asistente médico. Esta capacitación con el geriatra para lograr la competencia para completar la evaluación geriátrica integral (EGT) tomó tres meses, incluyendo el plan de estudio de 135 horas de atención directa al paciente junto al geriatra y 65 horas de formación multimedia. Algunos de los temas educativos incluyen evaluación geriátrica integral, ADL e IADL (escalas que se usan para evaluar el nivel de independencia y funcionalidad de una persona en su vida diaria), cognición, depresión, ansiedad y soledad, discapacidad, calidad de vida, multimorbilidad.
Visita especializada en geriatría
Una vez capacitado el personal, se inició lo que denominamos visita médica especializada en geriatría, evaluando los cinco pilares de las 5 “M”s (movilidad, medicamentos, multimorbilidad, mente y más Importante) en tres a cinco intervenciones.
La primera área cubre movilidad, multimorbilidad y medicamentos, realizada por el asistente médico. La segundamente, es realizada por el psicólogo; la tercera, más importante, por el manejador del caso médico y el personal de enfermería. Los pacientes participaron en un currículo educativo sobre envejecimiento con VIH.
Esta intervención impactó a 72 participantes mayores de 50 años con VIH, logrando una satisfacción y mejoría en más del 90% de ellos (los detalles del modelo adaptado de las 5 M’s serán materia de una futura publicación).
*Esta iniciativa ha sido financiada (en parte) por el subsidio N°H97HA46075 del Departamento de Salud y Servicios Humanos de los Estados Unidos. Las opiniones expresadas en los materiales impresos o publicaciones por los autores no necesariamente reflejan las políticas oficiales del Departamento de Salud y Servicios Humanos. https://targethiv.org/spns/aging
** Agradecimiento especial al Dr. Francisco Torres Lozada, geriatra.
Referencias
- HRSA’s Ryan White HIV/AIDS Program (2020). Optimizing HIV Care for People Aging with HIV: Putting Together the Best Health Care Team, Reference Guide for Aging with HIV. https://ryanwhite.hrsa.gov/sites/default/files/ryanwhite/grants/aging-guide-best-team.pdf
- Siegler EL, Brennan-Ing M. (2017). Adapting Systems of Care for People Aging With HIV. The Journal of the Association of Nurses in AIDS Care: JANAC, 28(5), 698–707. https://doi.org/10.1016/j.jana.2017.05.006
- Tinetti M, Huang A, Molnar F. (2017). The geriatrics 5M’s: A new way of communicating what we do. Journal of the American Geriatrics Society, 65(9), 2115-2115. https://doi.org/10.1111/jgs.14979





















