Hipotiroidismo:
Aspectos a considerar para su diagnóstico y tratamiento

Jorge De Jesús, MD, FACE
Endocrinólogo
Ex Presidente de la Sociedad Puertorriqueña
de Endocrinología y Diabetología
El hipotiroidismo es una enfermedad endocrina relativamente común, que resulta de la insuficiencia en la producción de hormonas tiroideas.
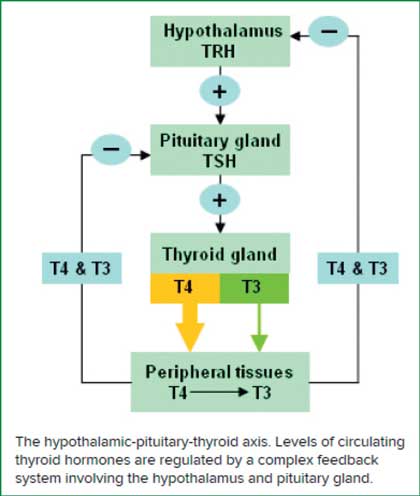
Mecanismo funcional tiroideo
El fino balance que se establece en nuestro organismo está controlado por mecanismos neuro hormonales entre el hipotálamo, la pituitaria y la glándula tiroides:
Este balance tiene unos mecanismos de retroalimentación positiva y negativa. La interpretación adecuada de los resultados de las pruebas de laboratorio que utilizamos para el diagnóstico de las afecciones tiroideas se basa en la comprensión de estos conceptos.
En el hipotiroidismo primario, la glándula tiroides no produce levotiroxina, por lo que vamos a encontrar en las pruebas de laboratorio una producción aumentada de TSH y, a su vez, de TRH (Thyroid Releasing Hormone).
Si el caso fuese de hipotiroidismo secundario o terciario, encontraremos que las hormonas tiroideas circulantes van a estar bajas, pero sin que haya un aumento de TSH. En estos casos, se debe sospechar siempre de algún problema en la pituitaria o en el hipotálamo.
La prevalencia de hipotiroidismo primario se estima entre un 4 a un 8% de la población (dependiendo del criterio utilizado y de la población estudiada).
En nuestro medio local, hay suficientes abastos de yodo en la dieta, por lo que la causa más común del hipotiroidismo es la tiroiditis autoinmune. En otras partes del mundo, la causa puede ser la deficiencia de yodo en la dieta.
La tiroiditis de Hashimoto es más común en mujeres que en hombres. La prevalencia aumenta con la edad. En el estudio de Framingham se encontró que el hipotiroidismo primario (TSH > 10 mIU/L) en 5.9% de las mujeres y en 2.4% de los hombres estudiados mayores de 60 años. En el estudio NHANES 1999-2002 se determinó que la probabilidad de tener hipotiroidismo era 5 veces mayor en los octogenarios que en los individuos con edades de 12 a 49 años.
Signos y síntomas de hipotiroidismo
El hipotiroidismo se suele manifestar, por lo general, con una mayor lentitud de las actividades mentales y físicas, pero hay muchos casos en que no se observa sintomatología alguna.
Algunos de los síntomas más comunes son: fatiga y falta de energía, aumento de peso, intolerancia al frío, piel seca, pelo seco y friable, somnolencia, dolor muscular, dolor articular, debilidad de las extremidades, depresión, cambios emocionales, falta de concentración y memoria, estreñimiento, irregularidad menstrual en la mujer, infertilidad, neuropatías, disminución en la audición, ronquera y bocio.
Examen físico
En el examen físico puede notarse: aumento de peso (recordemos que la mayoría de los obesos tienen una función tiroidea normal, aunque se sabe que el nivel de TSH aumenta con el peso y también con la edad);
disminución en los reflejos tendinosos profundos; piel seca; color amarillento de la piel (carotenemia) palidez; pelo seco; pérdida de vello axilar y púbico; edema periorbital; bocio; nódulos tiroideos y bradicardia. Puede haber hipotermia, edema de extremidades, hiponatremia y anemia. En la placa de tórax, puede verse cardiomegalia y efusión pericárdica.
En casos extremos (raros), el paciente puede presentar coma mixedematoso, principalmente en casos que nunca fueron diagnosticados o que dejaron de tomar los tratamientos por periodos largos de tiempo.
Diagnóstico
La determinación de TSH (Thyroid Stimulating Hormone) de tercera generación suele ser el ensayo más sensitivo para diagnosticar el hipotiroidismo primario. Si el TSH está por encima del valor de referencia podemos ordenar T4 libre (free T4) o el FTI (free thyroxine index). La medida rutinaria de T3 libre no es recomendada.
Interpretación de resultados
- TSH elevado con T4 bajo o FTI bajo: hipotiroidismo primario; y
- TSH elevado (4.5-10 mIu/L) con T4 libre normal o FTI normal: hipotiroidismo subclínico.
En los otros exámenes de laboratorio, se puede encontrar: anemia, hiponatremia dilucional, hiperlipidemia, aumentos reversibles en los niveles de creatinina, elevaciones de transaminasas y CPK.
No existe un consenso universal para el tamizaje de hipotiroidismo en adultos. La American Thyroid Association recomienda hacer la prueba de TSH después de los 35 años y, luego, cada 5 años.
Se va a prestar atención especial a poblaciones de alto riesgo como pueden ser las embarazadas, las mayores de 60, los pacientes con diabetes tipo 1 o con otras condiciones autoinmunes o aquellos con historial de irradiación al cuello.
Opciones etiológicas de hipotiroidismo
Hipotiroidismo primario
- Tiroiditis crónica linfocítica autoinmune (Hashimoto);
- Tiroiditis postparto; y
- Tiroiditis subaguda.
Hipotiroidismo inducido por medicamentos, como:
- Amiodarona;
- Interferón Alpha;
- Talidomida;
- Sales de litio: e
- Inhibidores orales de la quinasa de tirosina; etc.
Hipotiroidismo iatrogénico (quirúrgico o por tratamiento de yodo radiactivo)
Siempre debemos estudiar con cuidado todos los medicamentos y suplementos que toman los pacientes. Puede que uno de ellos nos brinde la clave para entender el estado hipotiroideo del paciente.
Tratamiento
La monoterapia con levotiroxina (LT4) sigue siendo el tratamiento de elección para el hipotiroidismo.
Educación al paciente
Este es un aspecto clave en el tratamiento de esta condición. El paciente tiene que entender que esta es una condición crónica y el tratamiento va a ser prolongado. Hay vitaminas, suplementos y medicamentos que afectan la absorción de la levotiroxina. Debemos considerar un tiempo razonable entre la administración de la levotiroxina y cualquier otro agente que pueda afectar su absorción.
Es importante utilizar siempre formulaciones producidas por casas farmacéuticas que aseguren la calidad, la integridad y la dosificación del producto que se le provea al paciente.
Comentario
Para el diagnóstico de hipotiroidismo, se deben evaluar síntomas clínicos y pruebas de laboratorio para así poder iniciar la terapia adecuada.
Referencias
- Orlander PR, Griffing GT, Hypothyroidism (2018)