Neuroimágenes y la epilepsia

Mario J. Polo, MD, DABR
Neurorradiólogo y Cirugía Neurointervencional
Centro Avanzado de Neurociencias HIMA, San Pablo Caguas
Los estudios de imágenes son una parte esencial en la evaluación, diagnóstico y manejo de múltiples condiciones neurológicas, incluyendo la epilepsia. Esta afecta del 0,4 al 1% de la población y se define como un trastorno neurológico crónico, caracterizado por convulsiones espontáneas recurrentes.
MRI y secuencias especiales
La resonancia magnética (o MRI, por sus siglas en inglés) juega un rol importante en el diagnóstico y en el manejo de pacientes con epilepsia, para los que es el estudio de elección. La tomografía computarizada (CT scan) sigue siendo útil para la evaluación inicial de pacientes con convulsiones, particularmente aquellos con un déficit neurológico focal, fiebre o historial de trauma.
Cuando se evalúa un caso por historial clínico de epilepsia, el estudio MRI se diseña con este diagnóstico en mente y se obtienen secuencias especiales así como cortes más finos a través de ciertas estructuras del cerebro como, por ejemplo, los lóbulos temporales. El protocolo incluye secuencias muy sensibles a alteraciones en la señal normal que produce la corteza o la materia blanca subcortical: secuencias como STIR (Short Tau Inversion Recovery) y FLAIR (Fluid Attenuated Inversion Recovery). En la mayoría de los casos, no se necesita inyectar contraste intravenoso durante el estudio.
De esta manera, la capacidad de detectar lesiones estructurales en pacientes con epilepsia depende, no solo de la patología que esté provocando las convulsiones, sino de cómo se diseña el estudio y de la experiencia de quien lo interpreta.
Utilidad de la resonancia magnética en pacientes con epilepsia
Se estima que entre el 15 y el 30% de los pacientes adultos con convulsiones parciales no responde al tratamiento médico. El propósito principal de realizar un estudio de imagen es tratar de identificar una lesión, que se correlacione con los hallazgos clínicos y electrofisiológicos y que pueda responder a un tratamiento específico, como la cirugía.
Las lesiones epileptogénicas que se pueden ver por imágenes dependen en gran medida de la edad del paciente. En infantes menores de año y medio, por ejemplo, las malformaciones del desarrollo cortical son relativamente frecuentes. Por otro lado, en niños, adolescentes y jóvenes adultos –la población que más comúnmente se evalúa para epilepsia parcial intratable–, la esclerosis hipocampal o esclerosis mesial temporal y las malformaciones vasculares tienen mayor prevalencia. En pacientes con epilepsia y mayores de 50 años, las lesiones más comunes son los infartos y los tumores.
Lesiones epileptogénicas que se pueden diagnosticar con MRI
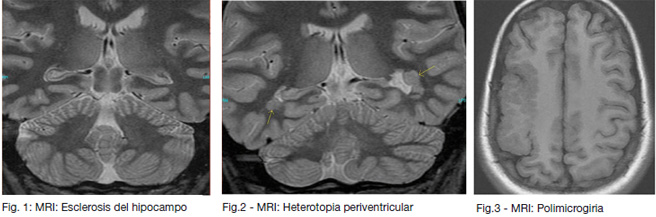
La condición más común que se detecta en pacientes con epilepsia refractaria de los lóbulos temporales es la esclerosis hipocampal (Figura 1). Esta condición se presenta con atrofia del hipocampo y alteración en la señal que produce esta estructura. Esto es de gran utilidad para el neurólogo, porque confirma de dónde provienen las convulsiones y, de no haber respuesta al tratamiento médico, se puede considerar la cirugía.
MRI de alta resolución utilizando imanes cerrados de 1,5 y 3 Tesla ha revolucionado el diagnóstico de malformaciones del desarrollo cortical. Estas malformaciones son comunes en pacientes pediátricos con epilepsia y deben buscarse cuidadosamente en esta población. Las malformaciones del desarrollo cortical son un grupo heterogéneo de anomalías que ocurren durante el desarrollo fetal y se caracterizan ya sea por una arquitectura anormal de la corteza (engrosamiento de la corteza o borramiento de la interfase entre corteza y materia blanca), o por la presencia de corteza en lugares donde normalmente no la hay. Este grupo incluye la displasia cortical focal, las heterotopias (Figura 2) y desórdenes más raros como la lisencefalia, la paquigiria, la polimicrogiria (Figura 3) y la esquizencafalia.
De hecho, las lesiones focales, como las displasias corticales, son la patología de desarrollo más común en niños y niñas con convulsiones extra-temporales. El diagnóstico de estas lesiones impacta tanto en el manejo como en el pronóstico de estos pacientes.
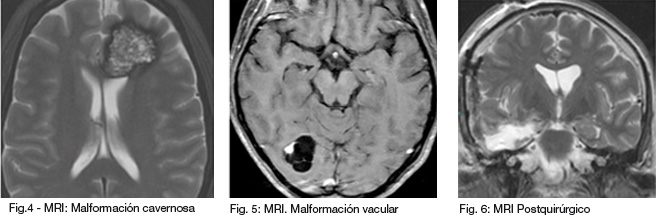
También existen varios tumores, como el ganglioglioma (Figura 4) y el tumor disembrioplástico neuroepitelial (DNET), que tienen una predilección por los lóbulos temporales y pueden presentarse con convulsiones. La mayoría de estos tumores son benignos y de un crecimiento lento pero, por su localización, pueden causar epilepsia refractaria.
La Otras causas de epilepsia que pueden diagnosticarse mediante imágenes incluyen las malformaciones vasculares como las malformaciones arteriovenosas y la malformación cavernosa (Figura 5)-, condiciones inflamatorias o infecciosas y tumores en otras partes del cerebro.
MRI también ayuda en la evaluación post-quirúrgica de pacientes operados por epilepsia. Por ejemplo, en la amigdalohipocampectomía se reseca la parte medial del lóbulo temporal, incluyendo el hipocampo y la amígdala. Esta cirugía se realiza en pacientes con esclerosis hipocampal. Luego de la cirugía, la MRI ayuda a confirmar que se haya resecado la lesión que estaba provocando las convulsiones (Figura 6).
Otras modalidades de neuroimágenes
Además de la resonancia magnética, hay otros tipos de estudios que se pueden utilizar para evaluar al paciente con epilepsia. Por ejemplo, el PET (Positron Emission Tomography) se puede utilizar en pacientes con epilepsia temporal que sean candidatos a cirugía y que no tengan hallazgos por resonancia magnética que puedan explicar las convulsiones.
La espectroscopía por resonancia magnética (MRS) también se está evaluando en pacientes con epilepsia de los lóbulos temporales. Su utilidad para evaluar a los pacientes con epilepsia todavía se encuentra en investigación y aún no se considera como estándar de cuidado.
Resumen
Los estudios de imágenes, como la resonancia magnética, son de gran utilidad en la evaluación y el manejo de pacientes con epilepsia. Estos estudios pueden ayudar al neurólogo a establecer un diagnóstico preciso, a confirmar los hallazgos clínicos y electrofisiológicos, a planificar el mejor tratamiento –ya sea médico o quirúrgico– y a orientar al paciente o a los familiares acerca del pronóstico de la condición.