Articulos médicos
Obesidad en niños y adolescentes:
Epidemia del siglo XXI
La obesidad en niños y adolescentes es uno de los problemas de salud más frustrantes para los padres, médicos primarios y subespecialistas. Esta y sus comorbilidades han adquirido proporciones epidémicas tanto en los Estados Unidos como en Puerto Rico. Es la enfermedad crónica más común en esta edad: su prevalencia prácticamente se ha duplicado desde principios de la década de 1980.

Lilliam González de Pijem, MD
Especialista en Pediatría y Endocrinología Pediátrica
Profesora y Jefe de Sección de Endocrinología Pediátrica
Escuela de Medicina UPR
Datos publicados por el Centro Para la Prevención y Control de Enfermedades (CDC) en la Encuesta Nacional de Salud y Nutrición (NHANES) ([[1. Mei, Z., Scanlon, et al. Increasing prevalence of overweight among US low income preschool children: CDC’s pediatric nutrition surveillance 1983-1995 Pediatrics. 101;1, e 12 Jan. 1998 ]],2. Goran, M. Metabolic precursors and effects of obesity in children: a decade of progress1990-1994. Amer J. of Clinical Nutrition. 73:2 158-171. Feb. 2001 ,3. More American teens are overweight. Nat Center for Health Statistics. http://www.cdc.gov. March, 2001 ,4. Ogden, CL, Carrol MD, Curtin, LR JAMA 2008; 299 (20): 2401-2405 ) revelan variaciones preocupantes en las últimas décadas en las estadísticas sobre el peso de los niños.
1983: 8.5% de los niños tenían sobrepeso
1999: 13 % a 14 % de los niños entre los 6 y los 19 años estaban con sobrepeso
2001: 22% de los niños estaban con sobrepeso y 11% eran francamente obesos
2006: 31.9% de los niños entre los 2 y 19 años estaban sobre la 85 percentila de peso y el 16.3 % sobre la 95 percentila
Según datos publicados recientemente por nuestro Departamento de Salud, en Puerto Rico, el 40% de la población adulta es obesa y el 26% de los niños entre los 6 y 11 años son obesos y un 16% está en riesgo de sobrepeso.
Sobrepeso y obesidad
El sobrepeso se define utilizando el Índice de Masa Corporal (IMC, o BMI por sus siglas en inglés) que es el peso en kilos dividido por la talla en metros cuadrados. Aunque el IMC no mide directamente la grasa corporal, da un estimado razonable de la adiposidad. Esta, a su vez, predice el riesgo para las complicaciones de la obesidad, futuras o presentes, que en niños se correlaciona con otras medidas de adiposidad, presión arterial, niveles de lípidos y niveles de insulina. El IMC aumenta al avanzar la edad y varía con el género y estadío puberal. El CDC publicó en el año 2000 unas tablas de IMC para las edades entre los 2 a 20 años muy similares a las tablas de peso y estatura que ya utilizamos.
Definimos como sobrepeso un IMC sobre la 85 percentila que corresponde a un IMC en el adulto de 25 kg/m² y como obesidad un IMC sobre la 95 percentila.
Etapas del desarrollo del sobrepeso
Diversos estudios sugieren que hay varias etapas en la vida del niño que son críticas para el desarrollo de la obesidad, como pueden ser la gestación, la infancia, la niñez temprana, la edad entre los 5 y los 7 años y la adolescencia. La obesidad que empieza temprano en la vida persiste en la adultez. El 85% de los niños y adolescentes obesos llegaron a ser adultos obesos. Se ha reportado que mientras más severa es y más tempranamente ocurre la obesidad en niños, más severa y más difícil de tratar será la obesidad en el adulto[[5. Schonfeld-Warden, N., Warden, C. Pediatric Obesity: an overview of etiology and treatment. Ped. Endocrin. 44:2, 339-354. 1997]]. Hay varios síndromes genéticos en los que la obesidad es parte del síndrome. Este o es el tema de esta breve presentación. Estas condiciones usualmente tienen un tratamiento nutricional específico para la condición y dependen de los problemas metabólicos concomitantes.
Incidencia familiar
Varios estudios sugieren que hay una tendencia a que la obesidad se presente en familias. Si ambos padres son obesos, el riesgo de obesidad es de un 80%; si solo un padre es obeso, el riesgo es 40%[[6. Keller, C, Stevens, K Childhood Obesity: measurement and risk assessment. Ped Nursing 22:6, 494-498.Dec 1996 ]]. También se ha observado en estudios de gemelos que hay una concordancia para peso, talla e IMC[[2. Goran, M. Metabolic precursors and effects of obesity in children: a decade of progress1990-1994. Amer J. of Clinical Nutrition. 73:2 158-171. Feb. 2001 ]]. Sin embargo, no se puede atribuir la obesidad a factores genéticos y familiares exclusivamente. Esta susceptibilidad genética se ve reforzada por una nutrición pobre y/o inadecuada y por la falta de actividad que vemos en nuestros niños y adolescentes.
Medioambiente y sociedad
Nuestro medioambiente y la forma de vida “moderna” no conducen a una buena nutrición. Muchos de nuestros jóvenes dependen de restaurantes de comida rápida para su nutrición, en los que la mayor parte de los alimentos que ingieren son porciones agrandadas de alta densidad calórica. Gran parte de nuestras familias llevan vidas agitadas o con una rutina de trabajo, donde la familia no tiene tiempo para sentarse y comer juntos. No es raro que ambos padres trabajen, de manera que la preparación de la comida familiar no ocurre en condiciones óptimas. Es en estas familias en las que vemos el efecto de no poder programar y preparar un menú saludable, con el consiguiente efecto de aumento de peso.
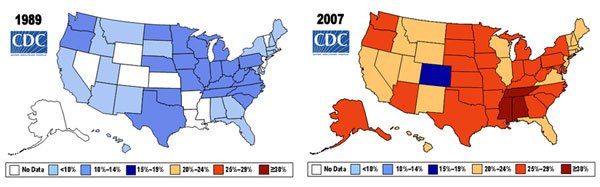
Tendencias de sobrepeso y obesidad en USA en 1989 y 2007
Actividad física: las escuelas y la tecnología

Complicaciones
No es raro, por consiguiente, que veamos en esta juventud un aumento en las complicaciones de la obesidad. Estos jóvenes están en gran riesgo de desarrollar enfermedades relacionadas con el sobrepeso y problemas cardiovasculares.
Muchos de ellos tienen, desde edades tempranas, hipertensión frecuentemente no tratada, ya que no sospechamos que siendo tan jóvenes puedan presentar una enfermedad generalmente considerada de personas mayores. Junto con las complicaciones cardiovasculares, aparecen también las dislipidemias: hipercolesterolemia, hipertrigliceridemia. Aumenta el riesgo de infiltración grasa del hígado, de problemas ortopédicos, y frecuentemente, vemos la aparición de alteraciones del metabolismo de la glucosa, condición que precede a la diabetes tipo 2. En las jóvenes adolescentes, aumenta el riesgo del síndrome de ovarios poliquísticos y otras alteraciones del ciclo menstrual.
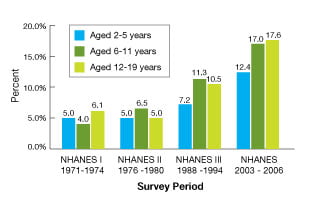
Prevalencia de obesidad en niños y adolescentes en USA (Edades de 2 a 19 Years)
Fuente: National Health and Nutrition Examination Surveys
Examen físico
El examen físico del niño u adolescente debe incluir su peso, talla, IMC, presión arterial, tipo de obesidad (truncal o de extremidades), presencia de características dismórficas, fondo de ojo, acantosis nigricans, hirsutismo, presencia de estrías, molestias abdominales a la palpación estadio puberal y movilidad de las extremidades.
Importancia de la prevención
El tratamiento ideal es la prevención. Desde edades tempranas, hay que insistir en mantener el peso ideal para la estatura. Hay ciertos puntos que hay que considerar: la obesidad es una enfermedad crónica que requiere tratamiento y cambios de comportamiento a largo plazo. Ya que esta es un problema familiar, el tratamiento tiene que ir dirigido a la familia completa. El niño y su familia deben aprender a balancear sus necesidades calóricas con su actividad y su estilo de vida, lo que implica un trabajo conjunto entre médico, nutricionista, padres y pacientes.
Dieta y calorías
La dieta debe proveer suficientes calorías para su crecimiento y actividad, pero no en exceso. Usualmente damos 1,000 kcal de base y 100 kcal por cada año de vida hasta los 11 años. En mujeres entre los 11 y 15 años, se añaden 100 kcal por año; en varones se añaden 200 kcal por año. Consultar a un o una nutricionista y tener su opinión es imprescindible.
Medicamentos
Existen pocos recursos farmacológicos a nuestro alcance para el problema de obesidad en niños y adolescentes. Aunque hay varios medicamentos frecuentemente utilizados en la población adulta que están siendo evaluados para los adolescentes, el FDA solo ha aprobado el uso de orlistat y sibutaramina para el uso en esta población. Orlistat bloquea hasta un 30% la absorción de grasa al inhibir la acción de las lipasas gástricas y pancreáticas. La sibutaramina inhibe la reabsorción de norepinefrina y serotonina lo que aumenta rápidamente la sensación de saciedad. Ambos medicamentos tienen efectos secundarios que pueden ir de moderados a severos, por lo que hay que monitorizar estos pacientes bien de cerca[[2. Goran, M. Metabolic precursors and effects of obesity in children: a decade of progress1990-1994. Amer J. of Clinical Nutrition. 73:2 158-171. Feb. 2001]].
Cirugía y efectos secundarios
Aunque muchos adolescentes están optando por algún tipo de cirugía bariátrica, al igual que los tratamientos con fármacos, esta está colmada de efectos secundarios que pueden ir de moderados a severos, por lo que su uso solo es permitido en circunstancias muy especiales[[8. Lynn C, Miller J. Pediatr Health 2009; 3(1) 33 – 40]].
Resumen
El control de la obesidad es difícil, pero no imposible. Se necesita un esfuerza combinado de padres, pacientes, médicos, nutricionistas, escuelas y de la comunidad en general para poder llegar a controlar este problema.

Porcentaje de los gastos en salud debido a problemas atribuidos a obesidad

























