SUPLEMENTO SPED
Prevención y tratamiento del fallo cardiaco en el paciente que vive con diabetes

Presidente, Sociedad Puertorriqueña de Endocrinología y Diabetología
Resumen
La diabetes y el fallo cardiaco crónico son condiciones asociadas a alta mortalidad y morbilidad que comúnmente se presentan juntas en un mismo paciente, aumentando aún más las complicaciones, la disminución de la calidad de vida y los costos del tratamiento. Aunque contamos con recomendaciones de diagnóstico y de tratamiento que son estándares de cuidado, nuevos conocimientos obtenidos sobre la relación entre la diabetes y el fallo cardiaco han llevado al estudio de diferentes modalidades de terapia que aumentan las alternativas para mejorar el pronóstico del paciente afectado por estas condiciones tan debilitantes. El uso de los nuevos agentes inhibidores de cotransportadores de sodio-glucosa tipo 2 (SGLT2i), agonistas de GLP1 y antagonistas del receptor mineralocorticoide no esteroideo, debido a sus mecanismos de acción, han demostrado beneficios contundentes en complicaciones relacionadas con el fallo cardiaco, tanto en la población que vive con diabetes como en la que no. En este articulo revisaremos esta información y cómo utilizarla en nuestra práctica clínica diaria.
Epidemiologia del fallo cardiaco asociado a la diabetes
Se ha documentado que el hombre y la mujer que viven con diabetes tienen 2 y 5 veces mas incidencia de fallo cardiaco, respectivamente. La presentación mas común es el fallo cardiaco con fracción de eyección preservada (pEFHF), que está asociada a resistencia a la insulina, hipertensión arterial, dislipidemia y obesidad.
Mecanismos involucrados en el fallo cardiaco asociado a la diabetes
La enfermedad cardiaca en la diabetes es compleja e involucra a múltiples mecanismos asociados o no a una hiperglucemia que comprometen la función del miocardio (Figura 1).

manifestaciones sistémicas, cardiacas y celulares. (Marwick
TH, et al. J Am Coll Cardiol.2018;71(3):339-351).
- Hiperglucemia
Cada aumento del 1% en hemoglobina glucosilada (A1C) lleva a un aumento del 8% en el riesgo de fallo cardiaco. Los posibles causantes de esta asociación son proteínas, lípidos y ácidos nucleicos glucosilados que promueven inflamación en el miocardio. - Estrés oxidativo
Este afecta directamente la contractilidad y función del miocardio interfiriendo con la utilización de calcio y la remodelación cardiaca. - Inflamación
Implica la infiltración de macrófagos y de otras señales de inflamación. - Disfunción autonómica
Influye en la función vascular coronaria y sistémica, e involucra la activación del sistema simpático. - Anormalidades de perfusión en el miocardio
Incluye el daño a la microvasculatura, disminuyendo la oxigenación. - Mecanismos intracelulares en el miocardio
Aquí están implicados los defectos en el acoplamiento de excitación y contracción celular. Uno de los mas importantes es el manejo de calcio dentro de la mitocondria, e involucra los canales de intercambio sodio-hidrogeno tipo 1 (NHE1).
(Adaptada de: Vaduganathan M. Preventing and Treating
Heart Failure with Sodium-Glucose Co-Transporter 2
Inhibitors, American of Med, Vol 132, No 10S, Oct 2019.
https://doi.org/10.1016/j.amjmed.2019.08.008).
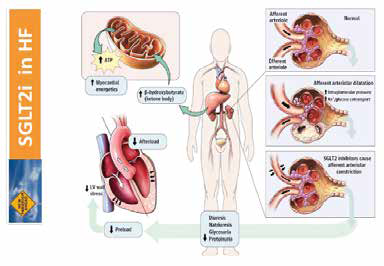
Fundamento para el uso de inhibidores de SGLT2 en la prevención y tratamiento del fallo cardiaco
Varias terapias farmacológicas han demostrado beneficio en el tratamiento del fallo cardiaco, entre estas: betabloqueadores, inhibidores de sistema renina-angiotensina, inhibidores de neprisilina y antagonistas de mineralocorticoide esteroides. El mecanismo de acción de los agentes inhibidores de SGLT2 es atractivo para el tratamiento del fallo cardiaco1. La disminución en la precarga y sobrecarga, los beneficios metabólicos directos en el miocardio y el efecto renoprotector son posibles características que hacen de estos agentes una alternativa de terapia (Figura 2).

Datos específicos para el beneficio en complicaciones relacionadas al fallo cardiaco con diferentes agentes
Los ensayos clínicos DAPA HF10 y EMPEROR REDUCED11, con dapagliflozina y empagliflozina respectivamente, demostraron un beneficio del 25% en la reducción de hospitalizaciones por fallo cardiaco y muerte cardiovascular, independientemente de su condición de diabetes o terapia utilizada. Estos dos estudios posicionan a los inhibidores de SGLT2 como un pilar en el manejo del fallo cardiaco de fracción de eyección disminuida junto con los inhibidores de renina angiotensina, los bloqueadores beta, los antagonistas de mineralocorticoides y los inhibidores de neprisilina2,4 (Figura 3).
Estudios similares en pacientes con fracción de eyección preservada (pEFHF) también han sido publicados demostrando los mismos beneficios. Estos son EMPEROR PRESERVED13 y DELIVER14 con empagliflozina y dapagliflozina, respectivamente. En esta población, las opciones de tratamiento eran limitadas y estos adelantos han llevado a cambios en las guías de terapia3.
Ha surgido una molécula innovadora que inhibe los receptores de mineralocorticides (MRA), llamada finerenona, que demostró en el estudio clínico FINE ARTS7 un beneficio significativo en los pacientes con fallo cardiaco de fracción de eyección preservada y levemente reducida, tanto en pacientes que viven con diabetes como en aquellos que no.
Los agonistas de GLP1 que han sido aprobados para el manejo de diabetes y obesidad están surgiendo también como una posible terapia en pacientes con fallo cardiaco de fracción de eyección preservada, por sus beneficios metabólicos y otros mecanismos que se desconocen en este momento. Las moléculas más estudiadas de esta clase son semaglutida (estudios STEP-HFpEF6 y STEP-HFpEFDM5) y tirzepatide (estudio SUMMIT, aún no publicado).
Conclusión
La diabetes y el fallo cardiaco son condiciones comúnmente coexistentes. El uso de inhibidores de SGLT2 ha demostrado una disminución significativa en las complicaciones del fallo cardiaco en pacientes que viven con diabetes y en aquellos que no, abarcando todo el espectro de la condición: fracción de eyección preservada, levemente reducida y reducida. Los antagonistas de mineralocorticoides no esteroides se han unido al armamentario, demostrando beneficio específicamente en el fallo cardiaco con fracción de eyección preservada y levemente reducida. Otros estudios con agentes de la clase de agonistas de GLP1 y GIP han sugerido también beneficios en la población de fallo cardiaco con fracción de eyección preservada (pEFHF) por mecanismos alternos. El uso clínico de estos agentes para el fallo cardiaco ya ha sido adoptado positivamente en la práctica clínica y ha llevado a actualizaciones en las guías actuales de manejo en esta población.
La diabetes y el fallo cardiaco: Estas condiciones se presentan frecuentemente juntas, y los nuevos tratamientos con inhibidores de SGLT2, agonistas de GLP1 y antagonistas del receptor mineralocorticoide mejoran el pronóstico y calidad de vida de estos pacientes.
Avances terapéuticos: Estudios recientes han establecido los inhibidores de SGLT2 como esenciales en el manejo del fallo cardiaco, reduciendo hospitalizaciones y mortalidad en pacientes con o sin diabetes.
Referencias
- Verma S, et al. Potential Mechanisms of GLT2i-Related Cardiovascular Benefits. The American Journal of Medicine, Vol 132, No 10S, October 2019. https://doi.org/10.1016/j.amjmed.2019.08.007
- Heidenreich PA, et al. 2022 AHA/ACC/HFSA guideline for the management of heart failure: a report of the American College of Cardiology/ American Heart Association Joint Committee on Clinical Practice Guidelines. J Am Coll Cardiol. Published online April 1, 2022. https://doi.org/10.1016/j.jacc.2 021.12.012
- Kittleson M, et al. 2023 ACC Expert Consensus Decision Pathway on Management of Heart Failure With Preserved Ejection Fraction: A Report of the American College of Cardiology Solution Set Oversight Committee. J Am Coll C ardiol. 2023 May 9;81(18):1835-1878. doi: 10.1016/j.jacc.2023.03.393. Epub 2023 Apr 19.
- Maddox TM, et al. 2024 ACC Expert Consensus Decision Pathway for Treatment of Heart Failure With Reduced Ejection Fraction: A Report of the American College of Cardiology Solution Set Oversight Committee. Am Coll Cardiol. 2024 Apr 16;83(15):1444-1488. doi: 10.1016/j.jacc.2023.12.024.
- Kosiborod MN, et al. Semaglutide in Patients with Obesity-Related Heart Failure and Type 2 Diabetes. STEP-HFpEF DM Trial Committees and Investigators.N Engl J Med. 2024 Apr 18;390(15):1394-1407. doi: 10.1056/NEJMoa2313917.
- Kosiborod MN, et al. Semaglutide in Patients with Heart Failure with Preserved Ejection Fraction and Obesity. STEP-HFpEF Trial Committees and Investigators.N Engl J Med. 2023 Sep 21;389(12):1069-1084. doi: 10.1056/NEJMoa2306963.
- Solomon SD, et al. Finerenone in Heart Failure with Mildly Reduced or Preserved Ejection Fraction. FINEARTS-HF Committees and Investigators.N Engl J Med. 2024 Oct 24;391(16):1475-1485. doi: 10.1056/NEJMoa2407107.
- Zinman B, et al. Empagliflozin, Cardiovascular Outcomes, and Mortality in Type 2 Diabetes. N Engl J Med 2015; 373:2117-2128. DOI: 10.1056/NEJMoa150472
- Wiviott S, et al. Dapagliflozin and Cardiovascular Outcomes in Type 2 Diabetes. N Engl J Med 2019; 380:347-357. DOI: 10.1056/NEJMoa1812389
- McMurray J, et al. Dapagliflozin in Patients with Heart Failure and Reduced Ejection Fraction. N Engl J Med 2019; 381:1995-2008. DOI: 10.1056/NEJMoa1911303
- Packer M, et al. Cardiovascular and Renal Outcomes with Empagliflozin in Heart Failure. N Engl J Med 2020; 383:1413-1424. DOI: 10.1056/NEJMoa2022190
- Heerspink H, et al. Dapagliflozin in Patients with Chronic Kidney Disease. N Engl J Med 2020; 383:1436-1446. DOI: 10.1056/NEJMoa2024816
- Anker SD, et al.; EMPEROR-Preserved Trial Investigators. Empagliflozin in heart failure with a preserved ejection fraction. N Engl J Med. 2021;385:1451–1461. doi: 10.1056/NEJMoa2107038
- Solomon SD, et al; DELIVER Trial Committees and Investigators. Dapagliflozin in heart failure with mildly reduced or preserved ejection fraction. N Engl J Med. 2022;387:1089–1098. doi: 10.1056/NEJMoa2206286
















