Técnica quirúrgica en el trasplante hepático
y su importancia en el éxito del programa en Puerto Rico

Juan Del Rio Martín, MD
Cirujano de Trasplante
Director Médico, Centro de Trasplante
Auxilio Centro de Trasplante
Introducción
El trasplante de hígado es el tratamiento de elección de la enfermedad hepática terminal, la insuficiencia hepática fulminante, el tumor primario hepático irresecable en el seno de una cirrosis hepática y algunas enfermedades metabólicas cuyo defecto enzimático principal se produce en el hígado.
Un trasplante exitoso depende de conseguir un flujo adecuado portal y arterial, así como un drenaje venoso supra hepático a la vena cava inferior (VCI). Se debe alcanzar la fase de reperfusión en la mejor situación hemodinámica posible para disminuir el riesgo de un síndrome de reperfusión que tiene importantes consecuencias en los resultados a corto y largo plazo.
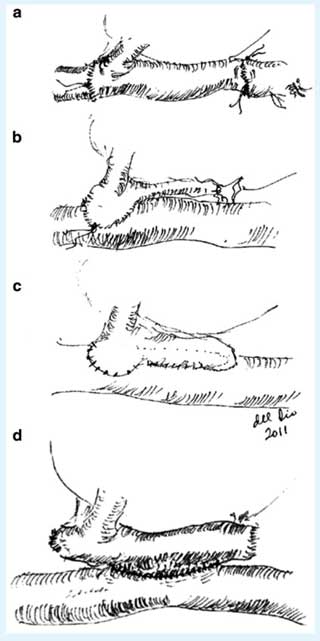
El hígado abraza la VCI retrohepática; inicialmente se realizó la hepatectomía incluyendo la excisión de la misma. Esta técnica descrita por Starzl et al. es la más utilizada a nivel mundial. (Fig. 1a). Se realiza la extirpación del hígado enfermo durante el clampaje temporal completo de la vena porta y de la vena cava supra e infrahepática. Dicho clampaje afecta el retorno venoso y produce la congestión de los territorios esplácnico y cava inferior. Para superar el efecto deletéreo de la reducción de la precarga se describió el uso del bypass veno-venoso (BVV) conectando los territorios esplácnico y cava inferior con la vena cava superior. Sin embargo el BVV se acompaña de complicaciones y un alto costo.
Sir Roy Calne describió la técnica de preservación de la vena cava con el uso de un hígado donante pediátrico en un adulto en 1968 (Fig. 1b–d), otros grupos continuaron esto y en 1989 Tzakis realizó la primera descripción detallada de la preservación de la vena cava o “piggyback”. La disfunción del retorno venoso con congestión del injerto fue solucionada realizando una anastomosis latero-lateral entre ambas venas cava (Fig. 1d). La preservación de la VCI ayudó a prescindir del BVV, pero la congestión esplácnica solo pudo resolverse mediante la utilización del shunt porto cava temporal (SPCT).
El beneficio del SPCT consiste en una mejor estabilidad hemodinámica durante la fase anhepática y una reducción de las necesidades transfusionales, así como una mejor función renal en pacientes con un excesivo flujo portal. En casos de trasplante por fracaso hepático fulminante esta técnica es especialmente útil.
A continuación, describimos la técnica quirúrgica que es utilizada en nuestro centro de trasplante.
Trasplante hepático
Cada caso es único y antes de comenzar el trasplante deben examinarse las características individuales.
Preparación del injerto El injerto precisa de una limpieza completa y estanqueidad en la preparación para su implante. En este momento se realizan las reconstrucciones arteriales en casos de variantes anatómicas
Hepatectomía Tras disecar la triada portal con la ligadura de las arterias hepáticas y del ducto biliar, la vena porta se diseca en todo su trayecto. A continuación, se crea el SPCT término lateral. Se realizará la hepatectomía preservando la VCI, controlando los vasos cortos retrohepáticos y las venas suprahepáticas que son clampadas sin afectar el retorno venoso al corazón. La estabilidad hemodinámica de esta técnica permite dedicar tiempo para una hemostasia exhaustiva y la preparación de los vasos nativos para su anastomosis.
Implantación del injerto Se inicia con la anastomosis de la vena cava suprahepática del donante a la cava nativa de modo término lateral. Tras eliminar el líquido de preservación se ligará la VCI infrahepática y se procederá a desmontar el SPCT mediante sutura mecánica. Las venas porta se anastomosan T-T con sutura laxa que impida su estrangulación. En este momento se realiza la reperfusión mediante la liberación de los clanes de porta y VCI. La anastomosis arterial se realiza entre los parches de la arteria hepática con la unión de la gastroduodenal en ambos terminales. Finalmente se procede a la extirpación de la vesícula y la anastomosis biliar ducto a ducto o Roux en Y hepático yeyunostomía término lateral (T-L).
Cuidado postoperatorio
En el cuidado postoperatorio el equipo multidisciplinario, el apoyo hemodinámico, el inicio de la inmunosupresión y los medicamentos profilácticos contra las infecciones virales, bacterianas y fúngicas son las bases del tratamiento. Diariamente se realizan pruebas completas de laboratorio de función ácido base, función del injerto y la función renal, así como dúplex vascular hepático.
La extubación acelerada, la movilización temprana, así como una pronta instauración de la ingesta oral van a reducir dramáticamente las complicaciones postoperatorias.
Comentario
En resumen, la utilización de la técnica de preservación de VCI con la creación del SPCT al inicio de la disección hiliar hasta la revascularización del injerto nos ha permitido obtener sobrevidas de paciente e injerto por encima del 90% al año y sobre el 85% a los 3 años con mínimo consumo de productos transfusionales. Uno de los factores más importantes del éxito de nuestro programa descansa en la organización especializada en la obtención de órganos y tejidos en Puerto Rico (Lifelink de Puerto Rico).